Czy jeden nagły krok może przekreślić tygodnie treningu i zmienić życie sportowca?
Naderwanie to często mylone z przeciążeniem uszkodzenie, które powstaje nagle lub przez mikrouszkodzenia powtarzane latami.
W pierwszych chwilach objawy i ostry ból mogą wyglądać podobnie do zwykłej kontuzji. Jednak szybkość reakcji ma znaczenie.
W tekście pokażemy, jakie sygnały urazu powinny skłonić do przerwania aktywności i natychmiastowej pierwszej pomocy.
Wyjaśnimy też, dlaczego ważna jest szybka konsultacja z ortopedą i fizjoterapeutą oraz kiedy rozpocząć właściwe leczenie, aby zmniejszyć ryzyko długiego unieruchomienia.
Najważniejsze wnioski
- Szybkie rozpoznanie objawów zmniejsza ryzyko poważnej kontuzji.
- Pierwsza pomoc w ciągu 72 godzin poprawia rokowanie.
- Badanie kliniczne i USG to zwykle pierwsze kroki diagnostyczne.
- Rehabilitacja jest kluczowa dla powrotu do aktywności.
- Tekst ma charakter informacyjny i nie zastąpi profesjonalnej oceny.
Czym jest ścięgno Achillesa i dlaczego tak łatwo je przeciążyć
Ścięgno piętowe łączy guz piętowy z mięśniem trójgłowym łydki. Ma około 15 cm długości i to największe oraz najgrubsze ścięgno w ciele.
Przenosi siły potrzebne do chodzenia, biegania, skakania i wybicia na palce. W każdym ruchu bierze udział również staw skokowy, który zmienia kierunek i siłę obciążenia.
Środkowy odcinek ścięgna jest węższy i ma słabsze ukrwienie. To sprawia, że jest to newralgiczne miejsce podatne na drobne mikrourazy.
Nadmierne napięcie mięśni łydki, brak regeneracji i ograniczenie ruchu stawu skokowego zwiększają ryzyko przeciążenia. Nawet niewielkie, powtarzane obciążenia mogą z czasem dać poważniejsze objawy.
„Zrozumienie anatomii pomoże szybciej rozpoznać problem i podjąć właściwe kroki.”
- Gdzie znajduje się ścięgna achillesa i jak pracuje przy codziennych aktywnościach.
- Dlaczego bieganie i skoki zwiększają ryzyko mikrourazów.
- Jak napięcie łydki wpływa na obciążenie ścięgna.
Naderwane ścięgno Achillesa a naciągnięcie, zapalenie i zerwanie – kluczowe różnice
Nie każde nagłe kłucie przy pięcie oznacza to samo — ważne jest rozróżnienie rodzaju uszkodzenia.
Naciągnięcie to zwykle częściowe rozerwanie kilku włókien. Daje łagodniejszy ból i niewielki obrzęk. Pacjent często może nadal chodzić, choć z dyskomfortem.
Naderwanie obejmuje większy odsetek włókien (zwykle >5%). Towarzyszy mu wyraźniejszy obrzęk, zaczerwienienie i ostry ból. W większości przypadków trzeba ograniczyć obciążenie.
Zapalenie, czyli tendinopatia, objawia się bólem, poranną sztywnością i czasem „trzeszczeniem”. To przewlekły stan zapalny, który zwiększa ryzyko poważniejszego uszkodzenia.
Z kolei zerwanie może poprzedzić słyszalny „trzask” lub uczucie kopnięcia. Pojawia się wyraźny ubytek siły — problemy z stanie na palcach. Dodatni test Thompsona silnie sugeruje przerwanie ciągłości.
„Da się chodzić” nie wyklucza poważnej szkody — ból sam nie informuje, ile włókien uległo przerwaniu.
- Bagatelizowanie naciągnięcia lub stanu zapalnego zwiększa ryzyko powtórnego urazu i zerwania.
- Ostateczne rozróżnienie wymaga badań obrazowych i oceny funkcji.
- Wybór leczenia zależy od stopnia przerwania i oczekiwań pacjenta.
Najczęstsze przyczyny urazu Achillesa w realiach treningu i codzienności
Nagły wzrost intensywności ruchu to najczęstsza przyczyna urazu. Wybicie do sprintu, zeskok lub gwałtowna zmiana kierunku dają ścięgnu największy „strzał” obciążenia.
Mechanizm przeciążeniowy działa inaczej: powtarzające się jednostki treningowe bez regeneracji prowadzą do mikrourazów i stopniowego osłabienia struktury. Typowi biegacze i osoby trenujące intensywnie narażone są na ten scenariusz.
Błędy w planowaniu treningu — zbyt szybkie zwiększanie objętości, brak dni regeneracyjnych i pomijanie pracy nad łydką — może być źródłem kontuzji. Równie ważne jest złe obuwie oraz nadwaga.
Drobne czynniki dnia codziennego też grają rolę: długie stanie, szybkie schody czy nagłe ruszenie w niewygodnych butach zwiększają ryzyko urazów.
- Sporty z wyskokami i zwrotami (koszykówka, tenis) mają wyższe ryzyko.
- „Weekendowi” sportowcy często doświadczają nagłego przeciążenia.
- Rozgrzewka i schłodzenie poprawiają elastyczność i tolerancję tkanek.
„Uraz może dotyczyć zarówno sportowców, jak i osób mało aktywnych — tylko droga do problemu bywa inna.”
Kto jest w grupie ryzyka i kiedy uważać szczególnie
Ryzyko urazu rośnie, gdy łączy się wiek, słabsza kondycja i nagły wzrost aktywności.
W grupie ryzyka znajdują się zarówno osoby uprawiające sport, jak i osoby mało aktywne. Szczególnie narażone bywają mężczyźni około 40. roku życia, ponieważ z wiekiem ukrwienie i elastyczność tkanek spadają.
Do zewnętrznych czynniki zaliczamy nieodpowiednie obuwie, twardą nawierzchnię oraz brak rozgrzewki. Wewnętrzne problemy to nadwaga, osłabienie mięśni łydki, niestabilność stawu skokowego i wady biomechaniczne, np. płaskostopie.
Istotny aspekt to leki: fluorochinolony i kortykosteroidy mogą osłabić tkankę, zwłaszcza u osób powyżej 60 lat. Wstrzykiwanie sterydów bezpośrednio do ścięgna może być ryzykowne.
- Profile: weekendowi sportowcy, osoby wracające do aktywności, osoby z przewlekłą tendinopatią.
- Kiedy uważać: nowe buty, zmiana dyscypliny, nagły wzrost intensywności, twarde podłoże, brak regeneracji.
- Praktyczna rada: osoby z grupy ryzyka powinny reagować wcześniej, nawet przy bólu do zniesienia.
| Profil | Typowe czynniki | Co zrobić |
|---|---|---|
| Weekendowi sportowcy | nagłe obciążenia, brak przygotowania | stopniowe zwiększanie intensywności, rozgrzewka |
| Osoby po przerwie | osłabienie mięśni, mniejsza elastyczność | program adaptacyjny, wzmacnianie łydek |
| Osoby z tendinopatią | przewlekły ból, zmiana struktury ścięgna | rehabilitacja, ocena biomechaniki, unikanie ryzykownych leków |
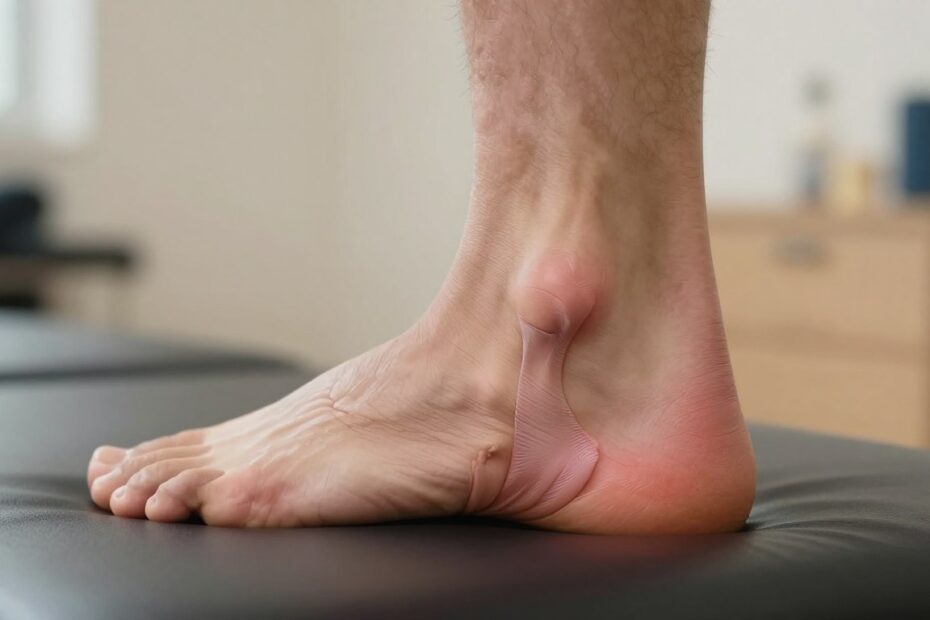
Objawy naderwania ścięgna Achillesa, które powinny zapalić czerwoną lampkę
Gwałtowny ból w dolnej części łydki potrafi natychmiast ograniczyć zdolność chodzenia i odbicia na palcach. To jeden z najważniejszych objawy, których nie wolno lekceważyć.
Kluczowe symptomy:
- Nagły, ostry ból nad piętą lub w dolnej części łydki.
- Szybki obrzęk i wyraźny spadek siły mięśniowej.
- Trudność lub niemożność stania na palcach — sygnał zaburzonej funkcji.
- Zasinienie lub zaczerwienienie wskazujące na uszkodzenie drobnych naczyń.
- Możliwe wyczuwalne wgłębienie sugerujące przerwę w ciągłości ścięgno.
Zmiana chodu jest często subtelna: stopa może „opadać”, krok staje się niepewny, pacjent skraca fazę odbicia. Jeśli towarzyszy temu wrażenie przeskoczenia lub głośny trzask, potrzebna jest pilna diagnostyka.
| Objaw | Co oznacza | Co zanotować przed wizytą |
|---|---|---|
| Ból | Ostry, nagły — możliwe poważne uszkodzenie | Moment urazu, czy był trzask |
| Obrzęk i zasinienie | Krwawienie w tkankach, nasilenie uszkodzenia | Pojawienie się krwiaka, czas wystąpienia |
| Trudność na palcach | Utrata siły i funkcji odbicia | Stopień ograniczenia, czy można spróbować stanąć |
Jak odróżnić naderwanie od zerwania ścięgna Achillesa w praktyce
Kilka prostych obserwacji pozwala szybko ocenić, czy doszło do poważnego przerwania ciągłości. Najbardziej przemawiają za całkowitego zerwania dźwięk pęknięcia, uczucie „kopnięcia w łydkę” oraz natychmiastowy, wyraźny spadek siły.
Funkcja ma znaczenie: przy zerwaniu zwykle nie da się stanąć na palcach lub jest to skrajnie trudne. Przy częściowym uszkodzeniu chodzenie bywa możliwe, choć bolesne i osłabione.
Test Thompsona — krok po kroku:
- Pacjent leży na brzuchu z nogą zwisającą poza łóżko.
- Badacz uciska łydkę palcami.
- Brak zgięcia podeszwowego wskazuje na prawdopodobne zerwanie ścięgna.
Należy unikać forsownych prób sprawdzania, jeśli ból jest duży. Chodzenie kilka kroków nie wyklucza poważnego urazu — zdarza się, że pacjent porusza się mimo istotnego zerwania.
Ostateczne rozpoznanie wymaga badania obrazowego. W każdym przypadku podejrzenia przerwania decyzja powinna być szybka — im wcześniej diagnostyka, tym sprawniejsze leczenie i mniejsze ryzyko powikłań.

Co robić od razu po urazie ścięgna Achillesa
Po nagłym urazie pierwsze minuty decydują o nasileniu obrzęku i dalszym przebiegu leczenia.
Natychmiast przerwij aktywność i odciąż nogę. Nie testuj ścięgna podskokami ani chodzeniem na siłę.
Unieś kończynę powyżej linii biodra — to zmniejsza napływ krwi i ogranicza obrzęk.
Schładzaj miejsce przez 15–20 minut, przez tkaninę, z przerwami co 30–40 minut. To obniża ból i reakcję zapalną, ale uważaj na odmrożenia.
Zastosuj delikatny ucisk bandażem elastycznym. Nie owijaj zbyt ciasno — sprawdzaj, czy nie pojawia się drętwienie palców.
Ogranicz ruch stawu skokowego. Jeśli obciążanie nasila ból, poruszaj się z pomocą (kule) i skontaktuj się z lekarzem lub fizjoterapeutą.
| Co zrobić | Dlaczego | Na co zwrócić uwagę |
|---|---|---|
| Przerwać aktywność | Zapobiega pogorszeniu uszkodzenia | Nie testować ścięgna |
| Unieść kończynę | Zmniejsza obrzęk | Trzymać wysokość powyżej biodra |
| Chłodzenie | Redukuje ból i stan zapalny | Przez tkaninę, 15–20 min |
| Bandaż uciskowy i ograniczenie ruchu | Stabilizacja i kontrola obrzęku | Brak drętwienia, użyć kul jeśli ból się nasila |
Przygotuj informacje przed konsultacją: moment urazu, rodzaj aktywności, przyjmowane leki i wcześniejsze epizody bólu. Szybkie działania w pierwszych godzinach mogą być kluczowe dla dalszego leczenia.
Czego nie robić przy bólu ścięgna Achillesa, nawet jeśli „da się chodzić”
Chodzenie mimo dyskomfortu nie dowodzi zdrowia — może ukrywać poważniejszy problem. Bagatelizowanie może sprawić, że naciągnięcie przejdzie w przewlekły stan zapalny lub doprowadzić do większego urazu.
Unikaj stawiania na nogę w celu „rozchodzenia” bólu. Nie testuj sprintem ani skokami, by sprawdzić, czy już przejdzie. Takie próby zwiększają ryzyko kolejnych mikrouszkodzeń i pogorszenia urazu.
Nie sięgaj od razu po agresywne rozciąganie tuż po urazie. Silne rozciąganie może powiększyć uszkodzenie włókien i nasilić zapalenie.
Nie zmieniaj nagle obuwia na bardzo minimalistyczne, jeśli czujesz ból. Nagła zmiana obciążenia stopy może być niebezpieczna w tym przypadku.
- Nie kontynuuj treningu „na siłę” — ryzykujesz pogłębienie urazu.
- Nie maskuj bólu silnymi lekami i nie wracaj do aktywności bez konsultacji.
- Nie ignoruj narastającego obrzęku, krwiaka lub spadku siły.
| Co nie robić | Dlaczego | Natychmiastowe działanie |
|---|---|---|
| Rozchodzenie bólu | Może przekształcić się w przewlekły stan zapalny | Przerwać aktywność, schłodzić miejsce, skonsultować się |
| Testy sprintowe i skoki | Zwiększają mikrouszkodzenia i ryzyko zerwania | Ograniczyć ruch, użyć kul, umówić wizytę u specjalisty |
| Aggresywne rozciąganie | Powiększa uraz i nasila ból | Delikatne ćwiczenia izometryczne po ocenie lekarza |
| Nagła zmiana butów | Zmienia mechanikę stopy i obciążenie ścięgna | Używać stabilnego obuwia, nie eksperymentować przy bólu |
STOP: jeśli ból narasta, pojawia się obrzęk/krwiak lub spada siła — przerwij aktywność i umów konsultację. W kolejnej sekcji opiszemy, kiedy sytuacja wymaga pilnej pomocy ortopedycznej.
Kiedy potrzebna jest pilna konsultacja ortopedyczna
Gdy pojawia się nagły spadek siły i nie można stanąć na palcach, konieczna jest natychmiastowa konsultacja u specjalisty.
Pilnie zgłoś się do ortopedy, jeśli występują te objawy:
- brak możliwości wspięcia na palce lub wyraźna utrata siły zgięcia podeszwowego,
- dodatni test Thompsona lub wyczuwalna przerwa w strukturze sugerująca zerwanie,
- szybko narastający obrzęk lub duży krwiak oraz znaczne zaburzenia chodu.
Konsultacja jest również konieczna u osób z czynnikami ryzyka: wiek, wcześniejsze epizody tendinopatii lub leki osłabiające tkankę (kortykosteroidy, fluorochinolony).
Szybka diagnostyka obrazowa pozwala potwierdzić uszkodzenie, dobrać unieruchomienie i zaplanować rehabilitację. To skraca drogę powrotu do sprawności i zmniejsza ryzyko powikłań.
Przygotuj przed wizytą opis mechanizmu urazu, czas wystąpienia, dokładne objawy i listę przyjmowanych leków. Ortopeda często współpracuje z fizjoterapeutą — pierwszy potwierdza rozpoznanie, drugi układa plan powrotu do funkcji.
| Co zabrać | Dlaczego | Co oczekiwać |
|---|---|---|
| Opis urazu i czas | Pomaga ustalić mechanizm | Badanie kliniczne, USG/RTG |
| Lista leków | Ocena ryzyka osłabienia tkanek | Decyzja o unieruchomieniu |
| Informacje o wcześniejszych dolegliwościach | Wpływa na plan leczenia | Współpraca ortopeda–fizjoterapeuta |
Następny krok: w kolejnej sekcji omówimy standardowe badania obrazowe i diagnostykę potwierdzającą naderwanie lub zerwanie.
Diagnostyka: jak potwierdza się naderwanie ścięgna Achillesa
Diagnostyka zaczyna się od rzetelnego wywiadu, który ustala okoliczności urazu i wcześniejsze dolegliwości.
Lekarz zapyta o moment urazu, charakter bólu, wcześniejsze epizody oraz obciążenia sportowe i przyjmowane leki. Te informacje pomagają określić ryzyko poważniejszego uszkodzenie.
Badanie fizykalne obejmuje palpację ścięgna, ocenę tkliwości i obrzęku oraz zakresu ruchu w stawie skokowym. Wykonuje się też próby funkcjonalne, np. test Thompsona przy podejrzeniu zerwania.
USG jest złotym standardem w praktyce. Jest dostępne i nieinwazyjne. Pokazuje miejsce urazu, wysokość uszkodzenia i stopień przerwania włókien. Może też wykryć cechy przewlekłej tendinopatii.
W niektórych przypadkach zaleca się MRI lub CT. Obrazowanie rozszerzone stosuje się, gdy wynik USG jest niejednoznaczny lub przed planowanym zabiegiem.
Diagnostyka ma także funkcję wykluczającą inne przyczyny bólu z tyłu pięty, takie jak kaletka czy deformacja Haglunda.
| Badanie | Co pokazuje | Gdy wynik jest ważny |
|---|---|---|
| Wywiad kliniczny | Mechanizm urazu, leki, objawy | Decyzja o dalszym obrazowaniu |
| Badanie fizykalne | Palpacja, obrzęk, testy funkcjonalne | Wstępne rozróżnienie w przypadku podejrzenia zerwania |
| USG | Miejsce uszkodzenia, stopień przerwania | Plan unieruchomienia i tempo obciążania |
| MRI / CT | Szczegóły strukturalne, rozległość uszkodzenia | Wątpliwe przypadki i przygotowanie do zabiegu |
Wynik diagnostyki wpływa na wybór leczenia, rodzaj unieruchomienia i plan rehabilitacji. Kolejny krok — opis standardowych metod leczenia i kryteriów wyboru podejścia.
Leczenie naderwania: metody zachowawcze i kiedy rozważa się zabieg
W praktyce wybór metody zależy od stopnia przerwania włókien i czasu, jaki upłynął od urazu.
Cele leczenia są proste: odtworzyć funkcję ścięgno achillesa, zabezpieczyć gojenie i przywrócić siłę zgięcia podeszwowego.
Leczenie zachowawcze obejmuje odciążenie, unieruchomienie stawu skokowego w lekkim ustawieniu podeszwowym przez kilka tygodni oraz stopniowe, kontrolowane zwiększanie obciążenia.
Postępowanie operacyjne to zszycie przerwanych struktur i ponowne unieruchomienie. Zabieg bywa konieczny w przypadku dużego przerwania lub całkowitego zerwania, a także gdy pacjent nie może wspiąć się na palce.
- Szybki start terapii (najlepiej do 72 godzin) poprawia rokowanie.
- Leki przeciwbólowe i przeciwzapalne pomagają zmniejszyć objawy, ale nie „naprawiają” uszkodzonych włókien.
- Niezależnie od metody, konieczna jest późniejsza fizjoterapia dla przywrócenia siły i funkcji.
Wybór między leczeniem nieoperacyjnym a zabiegiem zależy od obrazu klinicznego, oczekiwań pacjenta i czasu od urazu.
W następnym kroku omówimy rehabilitację etap po etapie i cele, które warto ustalić na drodze powrotu do aktywności.
Rehabilitacja i fizjoterapia po urazie Achillesa – jak wygląda powrót do sprawności
Rehabilitacja po urazie to zaplanowany proces, który odtwarza funkcję i pewność ruchu.
Etapy terapii są proste: najpierw ochrona i gojenie, potem odzyskiwanie ruchomości, następnie budowa siły i kontroli, a na końcu stopniowy powrót do obciążeń sportowych.
Kluczowe cele to bezbolesny chód, kontrolowane wspięcie na palce, stabilizacja stawu skokowego i tolerancja obciążeń ekscentrycznych mięśnia łydki.
Fizykoterapia (krioterapia, laseroterapia, terapia manualna) wspiera proces leczenia i zmniejsza ból.
Uwaga: zabiegi fizykalne pomagają, ale nie zastąpią regularnych ćwiczeń wzmacniających i treningu propriocepcji.
„Propriocepcja i równowaga po unieruchomieniu często wymagają osobnego treningu, bo kontrola nerwowo‑mięśniowa ucieka szybko.”
- Program musi być dopasowany do stopnia urazu i wyników diagnostyki.
- Tempo progresji nie powinno być „z internetu” — to zadanie specjalisty.
- Ocena biomechaniki przed powrotem do sportu zmniejsza ryzyko nawrotu.
Realistyczne ramy powrotu po pełnym uszkodzeniu to zwykle 4–8 miesięcy. Postępy mogą być szybsze przy odpowiednim leczeniu i systematycznej terapii.
Jak zmniejszyć ryzyko kolejnej kontuzji ścięgna Achillesa i wrócić do sportu pewniej
Plan powrotu opieraj na stopniowym zwiększaniu obciążeń: najpierw objętość, potem intensywność, na końcu plyometria i sprinty. Jeśli pojawia się ból lub poranna sztywność, cofnij progres i skonsultuj się z fizjoterapeutą.
Praktyczne zasady: rozgrzewka przed treningiem, rozciąganie po, regularne ćwiczenia ekscentryczne łydek oraz praca nad stabilizacją stawu skokowego. Dobierz obuwie z odpowiednią amortyzacją i unikaj nagłych zmian butów lub nawierzchni.
Zwróć uwagę na biomechanikę chodu i wzorzec lądowania — korekta zmniejsza ryzyko zapalenia i nawrotów. Pamiętaj o lekach osłabiających tkankę i reaguj wcześnie na pierwsze objawy, aby uniknąć kolejnego naderwania lub zerwania ścięgna.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.