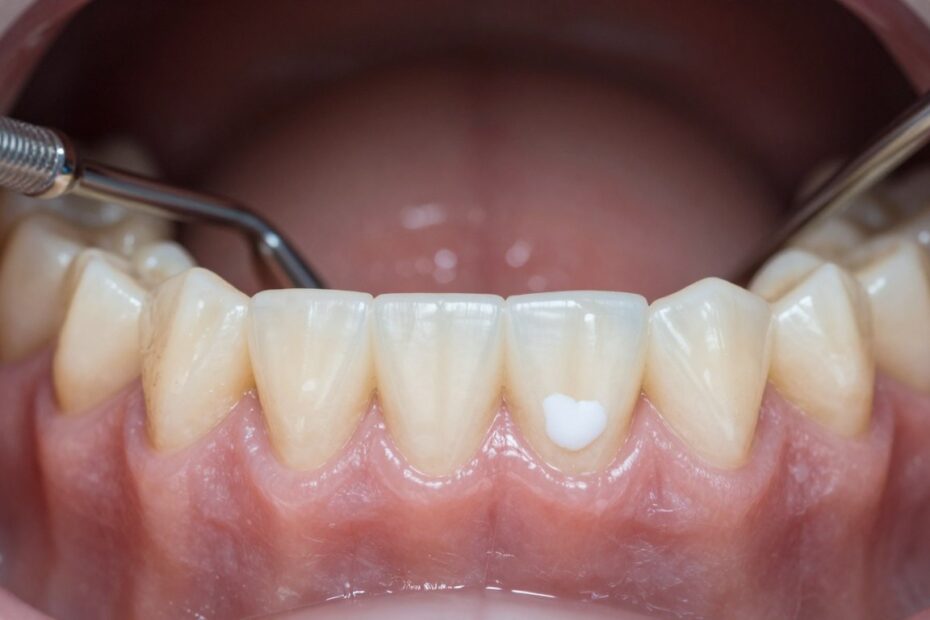
Czy biała zmiana w ustach zawsze oznacza coś poważnego, czy można ją po prostu obserwować?
Widoczna biała plamka w obrębie jamy ustnej może mieć wiele źródeł. Przyczyny sięgają od zakażeń grzybiczych, urazów i aft, po stany zanikowe oraz zmiany rogowaciejące, w tym leukoplakię.
Dlaczego samo pytanie „czy boli” nie wystarcza? Bo niektóre zmiany nie powodują bólu, a mimo to niosą większe ryzyko i wymagają diagnostyki, czasem biopsji.
W tekście wyjaśnimy, jak rozróżnić biały nalot, który da się zetrzeć, od utrwalonej zmiany w tkance. Podamy też prostą mapę ryzyka — co obserwować w domu i kiedy zgłosić się pilnie do stomatologa.
Kluczowe wnioski
- Jedna obserwacja nie zastąpi badania specjalistycznego.
- Sprawdź, czy nalot schodzi przy delikatnym pocieraniu.
- Infekcje i urazy to częste, łagodne przyczyny.
- Utrwalone zmiany mogą wymagać biopsji.
- Jeśli zmiana utrzymuje się >2 tygodni, skonsultuj się z dentystą.
Co może oznaczać biała zmiana na dziąśle i dlaczego nie warto jej ignorować
Zmiana w kolorze dziąseł zwraca uwagę, bo zdrowa tkanka zwykle ma różowy odcień. Gdy barwa odbiega od normy, może to być objawem lokalnego procesu lub ogólnej choroby.
Utrata ukrwienia sprawia, że tkanek stają się blade, a inne sytuacje powodują nalot lub zgrubienie powierzchni. Takie zmiany mogą wynikać z urazu, rogowacenia, niedoborów czy infekcji.
Znaczenie ma czas obserwacji — jeśli zmiana nie ustępuje przez kilka dni i zwłaszcza gdy utrzymuje się ponad 2 tygodnie, zgłoś się do specjalisty. Niektóre formy, jak leukoplakia, może być bezobjawowa i wymagają wykluczenia innych schorzeń oraz potwierdzenia histopatologicznego.
Ignorowanie problemu może prowadzić do rozszerzenia infekcji lub utrudnić leczenie przy przewlekłym procesie. Zapisz datę pojawienia się, lokalizację i czynniki, które nasilają dolegliwości — te informacje ułatwią diagnostykę u dentysty.
W następnej części wyjaśnimy, jak bezpiecznie samodzielnie ocenić zmianę i kiedy od razu potrzebna jest wizyta. Zadbaj o dokumentację objawów i obserwuj błonę śluzową regularnie.
Biała plamka na dziąśle – szybka autodiagnoza w domu bez ryzyka
Szybki test w domu pomoże odróżnić nalot wymagający obserwacji od zmiany, która potrzebuje konsultacji.
Przygotuj wilgotną gazę i światło. Delikatnie przetrzyj miejsce bez szorowania — to prosty sposób oceny.
Jeśli nalot schodzi i powstaje zaczerwienienie, częściej to infekcja grzybicza. Gdy zmiana nie schodzi, wymaga to kontroli stomatologicznej.
Sprawdź szybko checklistę bezpiecznej samodzielnej oceny:
- lokalizacja i wielkość;
- czy zmiana się powiększa;
- czy towarzyszy jej ból lub pieczenie;
- jak wygląd po przetarciu — schodzi czy nie;
- robienie zdjęć co 1–2 dni w tym samym świetle.
Zadbaj o delikatną higieny jamy ustnej: miękka szczoteczka, lekki nacisk, omijaj bolesne miejsce. Nie zdrapuj nalotu i nie stosuj ostrych środków, np. alkoholu czy nierozpoznanych olejków.
Gdy? Jeśli zmiana utrzymuje się dłużej niż około 2 tygodni, rośnie lub towarzyszy jej nasilony ból — umów wizytę u dentysty.
Najczęstsze przyczyny białych plamek i białego nalotu na dziąsłach
Gdy na dziąsłach pojawia się biały nalot, warto rozważyć kilka typowych źródeł tej zmiany. Poniżej opisujemy najczęstsze przyczyny i typowe objawy.
Pleśniawki (Candida) — tworzą grudkowaty, gęsty nalot przypominający zsiadłe mleko. Mogą towarzyszyć pieczenie, suchość i rozsiew na język oraz podniebienie. Czasem pojawia się ból i trudności w przełykaniu.
Afty — to bolesne owrzodzenia z białawym dnem i czerwoną obwódką. Dolegliwości nasilają kwaśne lub ostre potrawy.
Urazy i mechaniczne podrażnienia — przygryzienie, twarde jedzenie lub ostre krawędzie zębów mogą dać miejscową białą zmianę. Poprawa higieny i unikanie urazu często pomaga.
Zapalenie dziąseł i płytka nazębna — nagromadzona płytka może zmieniać kolor tkanek i tworzyć nalot. Często wystarczy skaling i lepsza higiena.

- Liszaj płaski i inne choroby autoimmunologiczne mogą dawać białe smugi.
- Anemia i niedobory wpływają na bladość błony śluzowej.
- Kiedy do dentysty: nawracające zmiany, rozsiew, brak poprawy mimo higieny lub ból utrudniający jedzenie.
| Przyczyna | Wygląd | Typowe objawy | Gdy się nie poprawia |
|---|---|---|---|
| Pleśniawki | Grudkowaty biały nalot | Pieczenie, suchość, rozsiew | Leczenie przeciwgrzybicze |
| Afty | Biaława nadżerka z czerwonym obwodem | Ból, utrudnione jedzenie | Ocena dentysty, leki miejscowe |
| Zapalenie / płytka | Szary lub biały nalot przy brzegu | Krwiak, obrzęk, nieświeży oddech | Skaling, poprawa higieny |
| Uraz | Miejscowa biała zmiana | Ból przy kontakcie | Unikanie przyczyny, kontrola |
Kiedy biała plamka może wskazywać na leukoplakię i co to dokładnie jest
Kiedy biała zmiana nie schodzi po przetarciu, może to być objaw leukoplakii. Kliniczna definicja to: biała zmiana w obrębie błony śluzowej, której nie da się zetrzeć i której nie wyjaśnia inna jednostka chorobowa.
Leukoplakia może występować jako gładkie plamy, smugi, siateczka, pęknięcia lub obraz przypominający mozaikę. Zmiany lokalizują się m.in. na policzkach, krawędziach języka, dziąsłach i wargach.
Wyróżnia się postać homogenną i niehomogenną. Homogenna jest zwykle gładka i mniej niepokojąca. Niehomogenna ma czerwone pola, nadżerki lub guzki i niesie większe ryzyko dysplazji lub raka.
Podejrzenie rośnie, gdy zmiana jest utrwalona, nawracająca lub powiększająca się. Nie próbuj samodzielnie „leczyć” takiej zmiany domowymi metodami — zorganizuj ocenę stomatologiczną.
| Cecha | Homogenna | Niehomogenna |
|---|---|---|
| Wygląd | Gładkie plamy | Plamy + czerwone pola, nadżerki |
| Ryzyko | Niższe | Wyższe — większe prawdopodobieństwo dysplazji |
| Działanie | Obserwacja, kontrola | Biopsja i szczegółowa diagnostyka |
Czynniki ryzyka leukoplakii i zmian przednowotworowych w jamie ustnej
U osób po 40. roku życia ryzyko utrwalonych zmian w błonie śluzowej rośnie. Choroba występuje około 2× częściej u mężczyzn, a u palaczy nawet 6× częściej.
Najważniejsze czynniki to palenie i żucie tytoniu, nadmierne spożycie alkoholu oraz przewlekłe mechaniczne drażnienie. Źle dopasowane protezy lub ostre krawędzie wypełnień mogą doprowadzić do miejscowych zmian.
Prądy galwaniczne powstające między różnymi metalami w uzupełnieniach protetycznych także zwiększają ryzyko. Dlatego dentysta pytający o metale w jamie ustnej ma konkretne powody.
Wirusy — m.in. HPV, EBV, HSV i HIV — mogą być czynnikiem współdziałającym. Obniżona odporność ułatwia utrwalenie zmian i sprzyja progresji.
Co możesz zrobić dziś:
- Ogranicz używki — to najsilniejszy pojedynczy czynnik ryzyka.
- Usuń lub napraw źródło mechanicznego drażnienia u stomatologa.
- Umów kontrolę, jeśli zmiana trwa lub się powiększa.
„Wczesna interwencja i eliminacja czynników ryzyka mogą zmniejszyć prawdopodobieństwo rozwoju zmian przednowotworowych.”
Jak odróżnić leukoplakię od pleśniawek, aft i liszaja płaskiego
Szybkie kroki diagnostyczne w domu pomagają odróżnić groźniejsze zmiany od łagodnych infekcji.
Test „czy da się zetrzeć” jest praktyczny: delikatnie przetrzyj wilgotną gazą.
Jeśli nalot schodzi, częściej to Candida. Jeśli nie — podejrzenie leukoplakii rośnie.
Pleśniawki zwykle dają grudkowaty, biały nalot, pieczenie i rozsiew w jamie ustnej.
Afty to wyraźne owrzodzenia z bolesnym, białawym dnem i zaczerwienioną obwódką.
Liszaj płaski objawia się białymi pasmami lub siateczką na zaczerwienionej błonie śluzowej.
Czasem towarzyszy mu ból przy jedzeniu i wymaga nadzoru lekarza.
Test przetarcia nie daje 100% pewności.
Rozpoznanie leukoplakii polega na wykluczeniu innych schorzeń i bywa potwierdzane badaniem histopatologicznym.
„W utrwalonych zmianach diagnostyka specjalistyczna i czasem biopsja są kluczowe dla bezpieczeństwa pacjenta.”
Przygotuj te informacje przed wizytą:
- używki (papierosy, alkohol);
- informacje o protezach i metalach w ustach;
- lista leków i suplementów;
- kiedy zaczęło się i jak zmiana się zmienia;
- co łagodzi, a co nasila objawy.
| Cecha | Leukoplakia | Pleśniawki (Candida) | Afty / Liszaj płaski |
|---|---|---|---|
| Wygląd | Utrwalona biała zmiana, niezmywalna | Grudkowaty nalot, możliwe zaczerwienienie po zetrzeniu | Afty: owrzodzenie z białawym dnem; Liszaj: białe pasma/siateczka |
| Ból | Czasem | Może być pieczenie | Afty: silny ból; Liszaj: czasem ból |
| Typowa dynamika | Utrwala się, nie ustępuje po higienie | Zmienny, reaguje na leczenie przeciwgrzybicze | Przewlekły (liszaj), nawrotowy (afty) |
Objawy alarmowe: kiedy potrzebna jest pilna diagnostyka stomatologiczna
Objawy sugerujące pilne postępowanie to sygnał, by nie odkładać wizyty u lekarza.
Kiedy zgłosić się natychmiast? Jeśli zmiana utrzymuje się dłużej niż około 14 dni, zwłaszcza gdy staje się twarda, krwawi lub pojawiają się nadżerki — potrzebne są badania.
Inne alarmowe objawy: narastanie wielkości, ból uniemożliwiający jedzenie, gorączka lub trudności z połykaniem. To sytuacje, gdy kontakt z dentystą powinien być możliwie szybki.
Postać niehomogenna zmiany może być poważniejsza — ryzyko wzrasta przy czerwonych polach i nieregularnej powierzchni. Leukoplakia może być bezobjawowa, więc brak bólu nie wyklucza zagrożenia.
Co zrobić od razu: ogranicz drażnienie, wróć do łagodnej higieny, nie podejmuj samodzielnych usunięcia, rób zdjęcia zmian i umów wizytę.
| Objaw | Dlaczego alarmuje | Kiedy działać | Co może być wymagane |
|---|---|---|---|
| Utrzymanie >14 dni | Może ukrywać zmiany przednowotworowe | Pilna konsultacja | Badania kliniczne, ewentualna biopsja |
| Krwawienie / nadżerki | Objaw aktywnego procesu | Natychmiastowy kontakt | Ocena stomatologiczna, leczenie |
| Twarde/stwardnienie | Może wskazywać na inwazję | Bez zwłoki | Diagnostyka obrazowa i histopatologia |
| Silny ból, trudności z jedzeniem | Zaburzenia funkcji | Natychmiast | Terapia objawowa i diagnostyka |
„Wczesna diagnostyka i odpowiednie badania służą wykluczeniu poważniejszych przyczyn i poprawie rokowania.”
Diagnostyka u dentysty: jak wygląda wizyta i jakie badania mogą być potrzebne
Wizyta u stomatologa zaczyna się od krótkiego wywiadu. Lekarz zapyta o czas trwania objawu, ból, palenie, alkohol, protezy i nowe wypełnienia. Te informacje pomagają wskazać możliwe źródła i plan badania.
Następnie wykonane jest badanie kliniczne jamy ustnej i ocena błonie śluzowej. Dentysta mierzy rozległość zmiany, sprawdza jej twardość i obecność nadżerek.
W trakcie kontroli szuka się czynników mechanicznych: ostre krawędzie zębów, nieszczelne wypełnienia czy niedopasowane protezy. Usunięcie drażniącego czynnika często poprawia stan bez dalszego leczenia.
Jeśli podejrzewa się infekcję grzybiczą, pobierany jest wymaz i włączone leczenie przeciwgrzybicze. W przypadku utrwalonych zmian lekarz rozważy pobranie wycinka (biopsję).
Biopsja i badanie histopatologiczne służą ocenie dysplazji oraz wykluczeniu raka. Wynik kieruje dalszym leczeniem i częstotliwością kontroli.
| Etap | Co obejmuje | Dlaczego ważne |
|---|---|---|
| Wywiad | Czas trwania, używki, protezy | Określa czynniki ryzyka |
| Badanie kliniczne | Ocena błony śluzowej i zębów | Określenie rozległości i charakteru zmiany |
| Badania dodatkowe | Wymaz, biopsja | Rozróżnienie infekcji od zmian przednowotworowych |
Przygotuj listę leków, zdjęcia zmiany i notatkę o dynamice. Plan po wizycie to najczęściej obserwacja kontrolna lub szybkie badania diagnostyczne, zależne od obrazu i ryzyka.
Leczenie i postępowanie krok po kroku zależnie od przyczyny
Plan leczenia zależy od rozpoznanej przyczyny i stopnia zaawansowania zmiany. W prosty sposób opisujemy typowe ścieżki postępowania.
Infekcje grzybicze. Po potwierdzeniu wykonuje się leczenie przeciwgrzybicze miejscowe lub ogólne. Kontrola efektu po kilku dniach jest kluczowa.
Afty i urazy. W przypadku owrzodzeń najpierw eliminujemy źródło urazu i stosujemy leczenie objawowe. Łagodna dieta i miękka szczoteczka przyspieszają gojenie.
Zapalenie dziąseł i płytka. Podstawą jest poprawa higieny oraz usunięcie kamienia w gabinecie. To często wystarcza, by objawy ustąpiły.
Leukoplakia i zmiany utrwalone. Postępowanie obejmuje eliminację czynników drażniących, obserwację i farmakoterapię (np. miejscowe retinoidy). Jeśli wskazane, stosuje się krioterapię, laseroterapię lub chirurgiczne usunięcia.

- Unikaj alkoholu i tytoniu.
- Stosuj łagodną dietę i dobre nawodnienie.
- Nie stosuj samoleczenia „w ciemno” — może opóźnić prawidłową diagnostykę.
„Właściwa diagnoza i celowane leczenie skracają czas gojenia i zmniejszają ryzyko powikłań.”
| Przyczyna | Główne działania | Kontrola |
|---|---|---|
| Zakażenie grzybicze | Test, leki przeciwgrzybicze | Ocena po 7–14 dniach |
| Zapalenie / płytka | Skaling, poprawa higieny | Kontrola u stomatologa |
| Zmiana utrwalona | Eliminacja czynników, obserwacja, zabieg | Biopsja lub badanie histopat. |
Białe dziąsło po zabiegach: ekstrakcja zęba, „biały skrzep” i prawidłowe gojenie
Po ekstrakcji w zębodole tworzy się skrzep. W kolejnych dniach jego wygląd się zmienia i może być szaro-biały, gdy krwinki są wypłukane, a rana pokrywa się włóknikiem i kolagenem.
Ten ochronny nalot to naturalny etap proliferacji. Nie zawsze oznacza infekcję.
Niepokojące są objawy suchego zębodołu: nasilający się ból, silny obrzęk, gorączka lub nieprzyjemny zapach. Wtedy potrzebna jest pilna kontrola.
W pierwszych 24–48 dni unikaj intensywnego płukania, „dłubania” w ranie, gorących napojów, alkoholu i palenia.
- Ostrożne szczotkowanie pozostałych zębów.
- Brak samodzielnego usuwania nalotu czy fragmentów kości.
- W przypadku nasilonych objawów zgłoś się do stomatologa.
„Samodzielna ingerencja w zębodół zwiększa ryzyko krwawienia i powikłań.”
| Stan | Wygląd | Działanie |
|---|---|---|
| Prawidłowe gojenie | Szaro-biały włóknikowy nalot | Obserwacja, unikanie płukań |
| Suchy zębodół | Brak skrzepu, silny ból | Pilna wizyta, opatrunek |
| Drobne fragmenty kości | Małe, białe punkty | Najczęściej samoistne wydostanie; konsultacja, jeśli bolesne |
Jak zmniejszyć ryzyko nawrotów i dbać o zdrową błonę śluzową na co dzień
Regularna rutyna higieniczna zmniejsza ryzyko nawrotów zakażeń i utrwalenia zmian oraz chroni błonę śluzową przed przewlekłym drażnieniem.
Stwórz plan minimum: szczotkowanie miękką szczoteczką, czyszczenie przestrzeni międzyzębowych i codzienna obserwacja koloru tkanek. Eliminuj czynniki ryzyka — palenie, nadmiar alkoholu i źródła mechanicznego podrażnienia.
Kontroluj protezy i wypełnienia u stomatologa, nawadniaj organizm i unikaj przewlekłego drażnienia ostrymi lub kwaśnymi potrawami. Regularne wizyty kontrolne zwiększają szansę wykrycia bezobjawowych zmian.
Reaguj szybko: nawracające zakażenia, zmiana utrzymująca się mimo higieny lub objawy utrudniające jedzenie — to sygnał do konsultacji. Kilka prostych nawyków codziennych pomaga utrzymać zdrowie jamy ustnej na dłużej.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.