Czy jedno spotkanie u okulisty może rozwiązać wiele wątpliwości o twoim wzroku?
W tej krótkiej wprowadzeniu opiszę, czego się spodziewać od wejścia do gabinetu aż do omówienia wyniku. Badanie składa się zwykle z kilku etapów: ocena ostrości, pomiar refrakcji (komputerowy lub retinoskopia), refrakcja subiektywna, pomiar ciśnienia wewnątrzgałkowego, badanie lampą szczelinową i ocena pola widzenia.
Refraktometr daje wynik orientacyjny i nie powinien być jedyną podstawą recepty. Lekarz łączy wyniki aparatury z pytaniami i testem „lepiej 1 czy 2”, by dopracować korekcję.
Badanie jest zazwyczaj bezbolesne. Najwięcej dyskomfortu mogą sprawić krople rozszerzające źrenice i chwilowa wrażliwość na światło.
Kluczowe wnioski
- Badanie to kilka uzupełniających się etapów, nie jeden test.
- Refraktometr daje wynik orientacyjny — końcowa recepta wymaga subiektywnej korekcji.
- Typowe testy: ostrość, refrakcja, ciśnienie, lampa szczelinowa, pole widzenia.
- Procedura jest bezbolesna; dyskomfort to głównie krople i światłowstręt.
- Regularne wizyty pozwalają wykryć wady i choroby na wczesnym etapie.
Dlaczego warto robić badanie wzroku i kiedy zgłosić się do specjalisty
Kontrola wzroku wpływa bezpośrednio na jakość życia i szybkie wykrywanie chorób oczu. Regularne wizyty poprawiają komfort pracy, bezpieczne prowadzenie auta i codzienne funkcjonowanie w domu.
Natychmiastowa konsultacja jest wskazana przy nagłym pogorszeniu widzenia, zamgleniu, dwojeniu obrazu, gorszym widzeniu w nocy lub częstych bólach głowy, które nie mają innej wyraźnej przyczyny.
Osoby bez objawów powinny zgłaszać się przynajmniej raz na 2 lata. Częściej — np. raz w roku — gdy jest wada refrakcji, predyspozycje genetyczne lub praca przy ekranie. Po 40. roku życia kontrole są szczególnie ważne, bo mogą rozwijać się jaskra i AMD bez objawów.
Grupy ryzyka, jak osoby z cukrzycą, wymagają częstszych wizyt. Systematyczne kontrole pomagają zmniejszyć postęp powikłań i szybko reagować na zmiany.
„Wczesna diagnostyka ratuje ostrość widzenia i zapobiega poważnym problemom zdrowia okulistycznego.”
- Czy odczuwasz obniżoną ostrość lub rozmazany obraz? → umów wizytę.
- Masz nagłą zmianę widzenia, dwojenie lub silne bóle głowy? → zgłoś się od razu.
- Masz cukrzycę, choroby autoimmunologiczne lub rodzinne przypadki choroby? → kontroluj częściej.
- Jesteś po 40. roku życia? → badanie minimum raz roku.
Okulista czy optometrysta – do kogo na badanie widzenia i korekcję
Wybór między okulistą a optometrystą zależy od celu wizyty i rodzaju dolegliwości.
Okulista to lekarz, który diagnozuje i leczy choroby oczu. Ma kompetencje do pełnej oceny stanu przedniego i tylnego odcinka oka oraz do pomiaru ciśnienia. Gdy występuje uraz, nagłe pogorszenie widzenia lub podejrzenie jaskry, wizyta okulisty jest wskazana.
Optometrysta specjalizuje się w korekcji wad. Zajmuje się doborem okularów i soczewek oraz podstawową oceną stanu oka. Jeśli wynik pomiaru wskazuje na nieprawidłowości, optometrysta kieruje pacjenta do okulisty.
Typowa ścieżka pacjenta może być prosta: pomiar refrakcji i dobór korekcji u optometrysty, a następnie pogłębiona ocena u okulisty, gdy to konieczne. Zakres badań bywa podobny, ale interpretacja wyników i decyzje terapeutyczne różnią się.
- Kiedy do optometrysty: potrzeba tylko korekcji okularowej lub soczewek.
- Kiedy do okulisty: ból oka, uraz, nagłe zmiany widzenia, choroby przewlekłe jak cukrzyca.
Praktyczna wskazówka: jeśli chcesz jedynie nowej pary okularów — optometrysta może być wystarczający, natomiast przy podejrzeniu schorzenia wybierz wizytę okulisty.
Jak przygotować się do wizyty i co zabrać na badanie oczu
Przygotowanie do wizyta zaczyna się od krótkiego wywiadu o chorobach w rodzinie, stylu pracy i obecnych objawach.
Co zabrać: aktualne okulary, soczewki (jeśli używasz), listę leków oraz wyniki wcześniejszych badań.
Jeśli jesteś w trakcie leczenia przewlekłego, dołącz dokumentację medyczną. Dokładne informacje ułatwią ocenę stanu i szybsze ustalenie planu opieki.
Warto się wyspać i dać oczom odpocząć przed wizytę. Dzięki temu pomiary są bardziej wiarygodne.
Logistyka: zaplanuj czas po wizycie na ewentualne rozszerzenie źrenic. W takim przypadku lepiej nie prowadzić auta przez kilkadziesiąt minut.
W przypadku podejrzenia nieprawidłowości lekarz może rozszerzyć zakres badań, np. o ocenę dna oka czy pole widzenia — to wydłuża wizytę o kilkanaście minut.
„Przygotowana dokumentacja skraca czas konsultacji i poprawia trafność diagnozy.”
- Mini-checklista pytań: jak często kontrolne badania? kiedy wrócić? jakie objawy są pilne?
- Różnice przygotowania: tylko korekcja versus pełna ocena stanu oka — poinformuj specjalistę o chorobach ogólnych.
Jak wygląda badanie wzroku krok po kroku w gabinecie
Pierwszy etap to sprawdzenie ostrości widzenia: tablica dla dali w 5–6 m i test do bliży przy około 30 cm. To prosta ocena, która pokazuje, czy pacjent widzi wyraźnie.
Następny krok to refrakcja przedmiotowa — pomiar refraktometrem lub retinoskopem. Wynik daje orientację, ale nie jest jeszcze receptą.
Refrakcja podmiotowa polega na zadawaniu pytań typu „lepiej 1 czy 2”. Dzięki temu dobierana jest sfera, oś i moc cylindra dla najlepszej ostrości.
Tonometria zwykle odbywa się bezkontaktowo — krótki podmuch powietrza i wynik ciśnienia. To badanie pomaga wcześnie wykryć ryzyko jaskry.
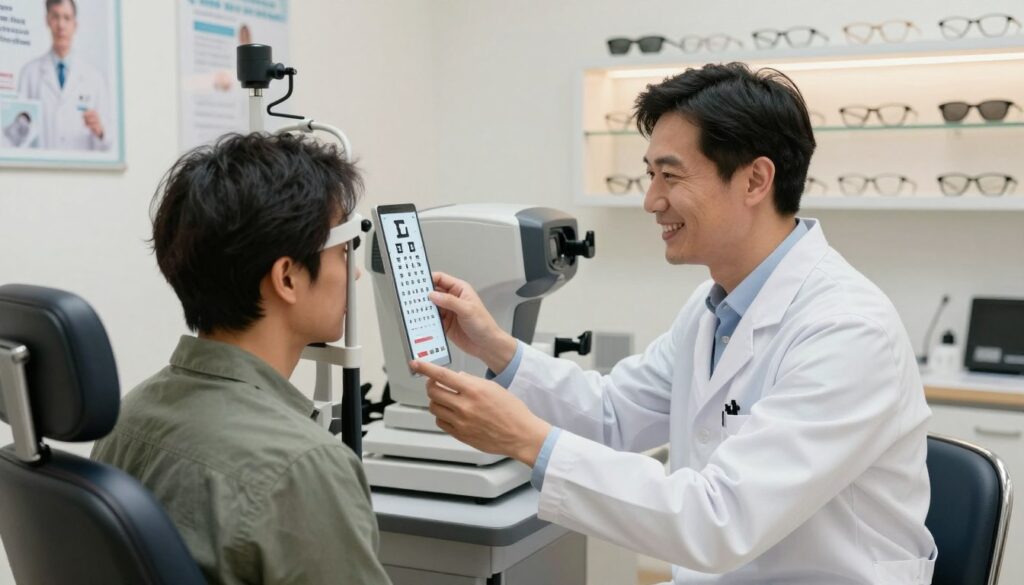
Lampa szczelinowa pozwala obejrzeć powieki, rogówkę, tęczówkę i soczewkę. Z dodatkową soczewką specjalista oceni też siatkówkę i tarczę nerwu wzrokowego.
Na końcu często wykonuje się analizę pola widzenia. Pacjent sygnalizuje widoczność punktu świetlnego, co tworzy mapę ewentualnych ubytków.
„Każdy etap jest nieinwazyjny i zwykle bezbolesny — zakres badań może być rozszerzony zależnie od wieku i objawów.”
- Ostrość: dali i bliży.
- Refrakcja przedmiotowa i podmiotowa.
- Tonometria i ocena przedniego odcinka lampą szczelinową.
- Badanie pola widzenia, jeśli to konieczne.
Ile trwa badanie wzroku i czy krople rozszerzające źrenice są konieczne
Standardowa wizyta trwa zazwyczaj 20–40 minut. Krótsze konsultacje koncentrują się na korekcji, dłuższe obejmują pełną ocenę zdrowia oczu.
Jeśli specjalista podaje krople rozszerzające źrenice, czas może wydłużyć się o około 20 minut. U dzieci oczekiwanie na pełny efekt kropli często wynosi około 30 minut.
Kiedy są potrzebne krople? Najczęściej w przypadku konieczności dokładnej oceny tylnego odcinka oka — siatkówki, ciała szklistego i tarczy nerwu wzrokowego. To ważne przy podejrzeniu chorób, które rozwijają się bez objawów.
Po kroplach może być przejściowe zamglenie, gorsze widzenie z bliska i wrażliwość na światło. Przygotuj okulary przeciwsłoneczne i zaplanuj, by nie prowadzić auta przez pewien czas.
| Typ wizyty | Szacowany czas (minut) | Czy krople są często potrzebne? |
|---|---|---|
| Kontrola korekcji | 15–25 | Rzadko |
| Pełna diagnostyka | 30–60 | Tak, w wielu przypadkach |
| Wizyta kontrolna w grupie ryzyka | 25–45 | Zależnie od wyników ciśnienia i stanu siatkówki |
- Plan: korekcja → krótsza wizyta.
- Plan: diagnostyka tylnego odcinka → dłuższa wizyta z kroplami.
- Regularne kontrole, np. raz w roku po 40. roku, pomagają wykryć zmiany wcześnie.
„Krople nie są zawsze konieczne, ale często są najlepszym sposobem na pełną ocenę tylnego odcinka oka.”
Badanie wzroku u dzieci i niemowląt – czym różni się przebieg wizyty
Badanie oczu u najmłodszych jest dostosowane do wieku i wymaga innych metod niż u dorosłych.
Wcześniaki mają zwiększone ryzyko retinopatii wcześniaczej. Kontrole zwykle odbywają się w 2., 4., 8. i 12. tygodniu życia. Ocena siatkówki często wymaga rozszerzenia źrenic.
U donoszonych niemowląt profilaktyczna wizyta odbywa się około 3. miesiąca. Lekarz stosuje krople blokujące akomodację, ogląda przedni odcinek i dno oka przy pomocy oftalmoskopu lub soczewki Volka.
Wczesne objawy nieprawidłowości to brak reakcji na światło, asymetria źrenic, „rozbiegane” oczy lub przekrzywianie głowy. W takich przypadkach nie zwlekaj z konsultacją.

W wieku 2–3 lat stosuje się testy obrazkowe i przesiew Hirschberga. Dzieci 3–5 lat mają bilanse raz w roku — to ważne dla wykrycia wad wpływających na naukę.
| Wiek | Metody | Typowy czas |
|---|---|---|
| Noworodek | Obserwacja, Hirschberg, oftalmoskop | 10–20 min |
| Wcześniak | Kontrole 2/4/8/12 tyg., ocena dna po kroplach | 20–40 min |
| 2–5 lat | Testy obrazkowe, ortoptystyka, synoptofor | 30–60 min (z kroplami) |
Ortoptysta pomaga przy podejrzeniu zeza i zaburzeń widzenia obuocznego. Trening ortoptyczny może poprawić współpracę oczu i zapobiec trwałej utracie widzenia.
„Wczesna kontrola i szybka korekcja zwiększają szansę na prawidłowy rozwój wzroku u dziecka.”
Co dalej po badaniu: recepta na okulary, zalecenia i plan kolejnych kontroli
Po wyjściu z gabinetu pacjent otrzymuje wynik oraz klarowną receptę i zalecenia dotyczące korekcji.
Z receptą warto udać się do salonu optycznego. Optyk pomoże dobrać oprawki i soczewki (np. Hoya) tak, by okulary pasowały do stylu życia i wymagań przy komputerze czy prowadzeniu auta.
Krótko po badaniu — jeśli podano krople — spodziewaj się światłowstrętu i chwilowego limitu prowadzenia pojazdów.
Plan kontroli zależy od stanu i ryzyka: bez objawów zwykle co 2 lata, po 40. roku częściej, przy problemach lub podejrzeniu choroby — szybciej i z dodatkowymi badaniami.
Wróć wcześniej, gdy pojawią się pogorszenie widzenia, ból, dwojenie lub nagłe ubytki pola widzenia.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.
