Czy zgrubienie w tylnej części pięty zawsze oznacza zapalenie i koniec aktywności?
Ścięgno Achillesa to największe ścięgno w ciele. Przenosi siłę mięśni łydki na stopę i pozwala na zgięcie podeszwowe.
W przewlekłym przeciążeniu może powstać bolesne zgrubienie. Nie zawsze jest to klasyczne zapalenie — często to tendinopatia lub adaptacja do obciążeń.
Podstawą rozpoznania są wywiad i badanie kliniczne, a USG pełni rolę uzupełniającą. Rehabilitacja obciążeniowa trwa zwykle około 12 tygodni.
W tym poradniku wyjaśnimy przyczyny, typowe objawy, zasady diagnostyki i praktyczne kroki leczenia. Dowiesz się, kiedy modyfikować aktywność, jakie ćwiczenia pomagają, a kiedy warto rozważyć procedury uzupełniające.
Najważniejsze w skrócie
- Zgrubienie często oznacza przeciążenie, nie zawsze klasyczne zapalenie.
- Wywiad i badanie kliniczne plus USG to podstawa diagnostyki.
- Rehabilitacja obciążeniowa to klucz — zwykle ok. 12 tygodni.
- Sterydy mogą pogorszyć efekt; iniekcje i PRP mają ograniczone dowody.
- Celem poradnika jest bezpieczny powrót do aktywności przy jasnej progresji.
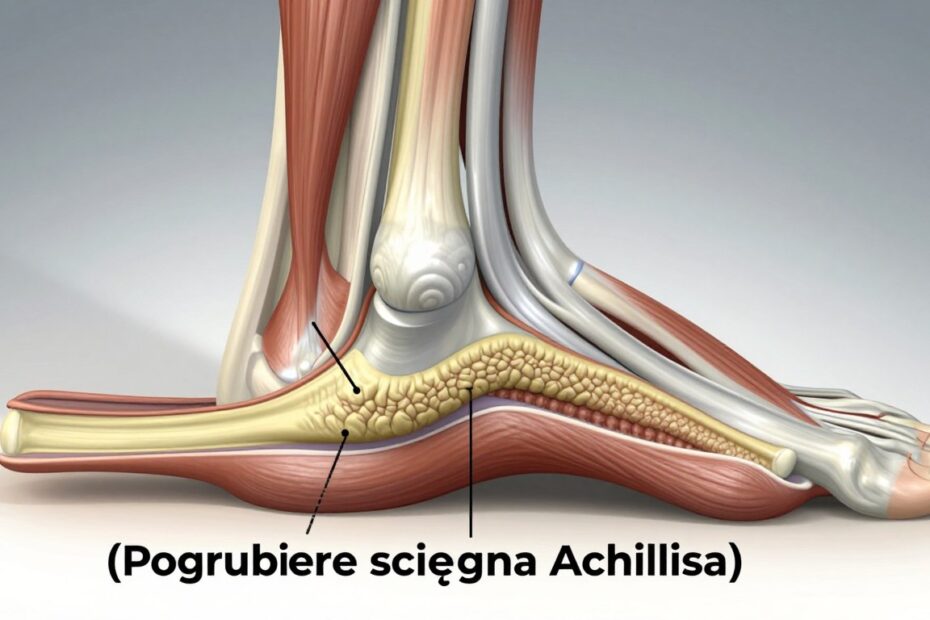
Czym jest ścięgno Achillesa i dlaczego może się pogrubiać
Ścięgno łączące mięśnie łydki z kością piętową przenosi duże siły podczas chodzenia i biegania.
Powstaje z połączenia mięśnia brzuchatego i płaszczkowatego i przyczepia się do guza piętowego. Anatomicznie wyżej jest szersze i płaskie, niżej zwęża się i grubieje.
Składa się z wielu włókien kolagenowych. Te włókna dają sprężystość i wytrzymałość, ale nie czynią ścięgna niezniszczalnym.
Zmiana grubości może być adaptacją do zwiększonego obciążenia — organizm przebudowuje tkankę. Innym powodem są procesy degeneracyjne i powtarzające się mikrourazy.
- Typowe miejsce problemu to kilka centymetrów powyżej przyczepu do pięty.
- Przeciążenia w obrębie stawu skokowego oraz dysfunkcja łydki i stopy wpływają na lokalne zmiany.
- Uwaga: widoczne pogrubienie jest cechą kliniczną, nie zawsze jednoznaczną diagnozą.
| Element | Rola | Dlaczego podatne na zmiany |
|---|---|---|
| Mięśnie łydki | Generują siłę | Nadmierne napięcie zwiększa obciążenie ścięgna |
| Włókna kolagenowe | Wytrzymałość i elastyczność | Przeciążenie powoduje przebudowę i mikrouszkodzenia |
| Część przyśrodkowa kilka cm powyżej pięty | Miejsce typowych zmian | Słabsze unaczynienie i większe naprężenia |
Pogrubienie ścięgna Achillesa a tendinopatia i „zapalenie” – jak to rozumieć
Ból i obrzęk w okolicy przyczepu mogą wynikać z procesu degeneracyjnego, nie tylko zapalenia. Pacjenci często mówią „zapalenie”, ponieważ odczuwają bolesne objawy. Specjaliści częściej używają terminu tendinopatia, który oddaje mechanizm przeciążeniowo-degeneracyjny.
Mikrourazy i powtarzające się przeciążenia zmieniają strukturę tkanek. W efekcie pojawia się ból, miejscowy obrzęk i widoczne zgrubienie w przewlekłości.
W praktyce ważniejsza jest ocena funkcji i tolerancji obciążenia niż sama etykieta. Należy ustalić stopień uszkodzenia i ryzyko dalszego pogorszenia.
- Przewlekłe dolegliwości różnią się od nagłych urazów; o ostrym uszkodzeniu myślimy przy gwałtownym bólu i utracie funkcji.
- Obecność bólu nie zawsze oznacza aktywne zapalenie wymagające jedynie leków przeciwzapalnych.
- Przebudowa przez ćwiczenia często daje lepszy rezultat niż jednorazowe leczenie objawowe.
| Aspekt | „Zapalenie” (pot.) | Tendinopatia / obraz USG |
|---|---|---|
| Mechanizm | Postrzegany jako stan zapalny | Przeciążeniowo-degeneracyjny, mikrourazy |
| Objawy | Ból, obrzęk, tkliwość | Ból, zgrubienie, zmiana unaczynienia |
| Wpływ na leczenie | Farmakologia i odpoczynek | Ocena funkcji, rehabilitacja i stopniowe obciążanie |
Najczęstsze przyczyny i czynniki ryzyka pogrubienia Achillesa
Nagłe zwiększenie intensywności treningu często ujawnia bolesne zmiany w tylnej okolicy stawu. U osób prowadzących siedzący tryb życia ryzyko rośnie, gdy nagle podejmują intensywny wysiłek.
Typowe scenariusze:
- „Weekendowy sport” po przerwie lub gwałtowne zwiększenie kilometrażu podczas biegania.
- Intensywne podbiegi, zbiegi i skoki, które kumulują mikrourazy.
- Zmiana obuwia na zbyt sztywne lub bez stabilnego zapiętka.
Mechanizm: szybkie dokładanie obciążeń przekracza zdolność adaptacyjną tkanek. Powstaje przewlekła przebudowa i ból zamiast szybkiej regeneracji.
Biomedyczne czynniki to np. słaba elastyczność mięśni łydki, noszenie obcasów i brak rozgrzewki. Nadwaga i starszy wiek zmniejszają tolerancję na obciążenia i przedłużają regenerację.
Co przeanalizować w stylu życia i treningu: plan treningowy, rodzaj butów, podłoże, objętość treningu i masa ciała. Pamiętaj, że czynniki ryzyka sumują się — nadwaga + nowe buty + podbiegi znacznie zwiększają szansę nawrotu.
Objawy, które powinny skłonić do działania
Pierwszymi objawy są często ból i poranna sztywność w dolnej części łydki. Dolegliwości zwykle nasilają się przy pierwszych krokach, a potem częściowo ustępują podczas rozchodzenia.
Wzorzec bólu to piekące uczucie na początku wysiłku, krótkie złagodzenie w trakcie aktywności i ponowne nasilenie po treningu. Nocny ból przy przyczepie bywa oznaką większego zaawansowania.
Palpacyjnie wyczujesz tkliwość kilka centymetrów nad piętą oraz miejscowe zgrubienie i „kolbowatość” ścięgnie. Trudność z dopasowaniem obuwia bywa konsekwencją tego stanu.
Uważaj na sygnały ostrzegawcze: narastający obrzęk, ocieplenie i zaczerwienienie okolicy. Jeśli ogranicza się zgięcie grzbietowe stawu skokowego, skonsultuj się szybciej.
- Problemy funkcjonalne: kłopot ze wspięciem na palce, spadek siły łydki, trudności w bieganiu i wchodzeniu po schodach.
Kiedy nie zwlekać? Jeśli występuje silny ból, szybkie pogorszenie, podejrzenie częściowego uszkodzenia lub brak poprawy mimo modyfikacji aktywności — umów wizytę. W przeciwnym przypadku łagodne modyfikacje obciążenia i obserwacja często wystarczą.
Diagnostyka: jak potwierdzić problem i ocenić stopień uszkodzenia tkanek
Rozpoznanie zaczyna się od szczegółowego wywiadu — pytamy o charakter bólu, moment występowania, związek z aktywnością, obuwie oraz pracę pacjenta.
W badaniu klinicznym oceniamy tkliwość w okolicy, obecność zgrubienia, zakres ruchu i testy funkcjonalne, np. wspięcie na palce.
USG to badanie pierwszego wyboru. Pozwala ocenić morfologię, ciągłość ścięgna, unaczynienie i ruchomość w trybie dynamicznym.
Rezonans magnetyczny stosujemy rzadziej — przy podejrzeniu rozległych uszkodzeń, zmian przyczepu lub chorób reumatologicznych.
RTG ma ograniczoną wartość dla tkanek miękkich, ale ujawnia zmiany kostne, kształt przyczepu i ostrogi.
- Co powinno skłonić do konsultacji: narastający ból, utrata funkcji lub podejrzenie częściowego uszkodzenia.
- Po diagnostyce oczekuj omówienia wyników i planu — modyfikacji obciążenia oraz programu rehabilitacyjnego.
Co możesz zrobić od razu: modyfikacja aktywności i łagodzenie bólu bez pogarszania stanu ścięgna
Przy pierwszych sygnałach bólu warto szybko zmodyfikować aktywności, zamiast „trenować przez ból”. Krótka korekta często zapobiega pogorszeniu.
Jak ograniczyć prowokujące bodźce: unikaj podbiegów, zbiegów, skoków i sprintów. Nie dobiegaj „na szybko” do tramwaju; nie noś wysokich obcasów, które zwiększają obciążenia.
Gdy ból nie ustępuje po redukcji intensywności, rozważ krótką przerwę — od kilku dni do dwóch tygodni. To czas na uspokojenie objawów, nie na unieruchomienie na stałe.
Zamienniki dla kondycji: rower stacjonarny, ergometr lub pływanie. Wybieraj aktywności fizycznej, które nie prowokują bólu i pozwalają ocenić reakcję po wysiłku.
Doraźnie stosuj chłodzenie okolicy, żele lub maści przeciwbólowe i przeciwzapalne. Pamiętaj: te metody łagodzą objaw, ale nie usuwają przyczyny.
- Unikaj częstych przyspieszeń i braku rozgrzewki — to typowe błędy pogarszające stan ścięgna.
- Cel na teraz: stworzyć warunki do właściwej rehabilitacji obciążeniowej bez eskalacji bólu i bez utrwalania przeciążenia w życiu codziennym.
Leczenie zachowawcze: rehabilitacja, ćwiczenia i fizykoterapia jako podstawa
Rehabilitacja z ukierunkowanymi ćwiczeniami to fundament skutecznego leczenia. Proces trwa zwykle około 12 tygodni i opiera się na stopniowym zwiększaniu obciążenia, a nie tylko na odpoczynku.
Pierwszy etap to ćwiczenia izometryczne — kilka razy dziennie, krótkie napinania dla modulacji bólu i lepszej kontroli mięśnia. Dają ulgę bez nadmiernego rozciągania uszkodzonej struktury.
Następnie przechodzimy do treningu siły. Włączamy koncentryczne i ekscentryczne ćwiczenia, by budować tolerancję ścięgna. Klasyczny protokół Alfredsona: 2× dziennie przez 12 tygodni, 3 serie po 15 powtórzeń — wersje z kolanem prostym i lekko zgiętym (~45°).
Progresja powinna być stopniowa. Zwiększaj obciążenie, gdy ból po ćwiczeniach wraca do akceptowalnego poziomu w ciągu 24 godzin. Unikaj nagłych skoków intensywności.
Fizykoterapia (fala uderzeniowa, laser) działa najlepiej jako uzupełnienie programu ćwiczeń, nie jako samodzielne leczenie. Techniki manualne i rolowanie pomagają zmniejszyć napięcie mięśni łydki i doraźnie złagodzić dolegliwości, ale nie zastąpią treningu obciążeniowego.
| Etap | Cel | Przykład |
|---|---|---|
| Izometria | Kontrola bólu | Napinanie 5–10 s, kilka razy dziennie |
| Trening siły | Budowa tolerancji | Ekscentryczny Alfredson 2×/dzień, 12 tyg. |
| Dynamiczny | Powrót do sportu | Skoki, sprinty w kontrolowanym wzroście obciążenia |
Iniekcje i procedury uzupełniające: co ma sens, a co nie ma potwierdzenia
Dodatkowe zabiegi mogą pomóc, ale nigdy nie powinny zastępować prawidłowego leczenia ruchowego. Procedury rozważa się zwykle, gdy po około 12 tygodniach rehabilitacji ból nie ustępuje.
Blokady steroidowe działają szybko lecz krótko i mogą pogarszać efekt długoterminowy. Z tego powodu warto je rozważać ostrożnie, a nie jako rutynę.

Badania nie potwierdzają przewagi PRP ani komórek macierzystych nad placebo w dolegliwościach tkanek okolicy pięty. Skleroterapia bywa skuteczna u wybranych pacjentów z nadmiernym przekrwieniem.
W praktyce spotyka się także suche igłowanie i iniekcje kwasu hialuronowego. Siła dowodów jest ograniczona, dlatego decyzję dopasowuje się do przypadku i oczekiwań pacjenta.
- Kryterium: procedury uzupełniające po rzetelnej rehabilitacji, nie wcześniej.
- Czego unikać: powtarzanych blokad steroidowych bez programu ćwiczeń.
- Pytania przed zabiegiem: jakie są korzyści, ryzyka i plan łączenia z dalszą rehabilitacją.
| Metoda | Dowody | Zastosowanie |
|---|---|---|
| Sterydy | krótkoterminowe, ryzyko | ostre dolegliwości, ostrożnie |
| PRP / komórki | brak przewagi nad placebo | ew. w badaniach lub indywidualnie |
| Skleroterapia | obiecujące w wybranych przypadkach | nadmierne przekrwienie okolicy |
Co dalej: kiedy rozważyć operację i jak bezpiecznie wrócić do aktywności fizycznej
Operację rozważa się tylko wtedy, gdy wielomiesięczne leczenie nie przynosi poprawy.
Kwalifikacja obejmuje rezonans, by ocenić lokalizację i rozległość uszkodzenia w części przyczepowej. Decyzję podejmuje zespół z udziałem pacjenta.
Zabieg może polegać na usunięciu zrostów i oczyszczeniu zdegenerowanej tkanki. Stosuje się techniki klasyczne lub małoinwazyjne; przy dużych brakach wykonuje się szwy, plastykę lub transfer ścięgna.
Po operacji zwykle czeka się około 6 tygodni na wygojenie przed obciążaną rehabilitacją. Powrót do aktywności musi być stopniowy, z monitorowaniem reakcji okolicy i stopy.
Uwaga: najczęstsze błędy to zbyt szybkie zwiększanie obciążeń, brak rozgrzewki, nadmiar podbiegów i nagła zmiana podłoża. Dobre leczenie i rozsądne tempo chronią życie sportowe pacjenta.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.