Czy zwykły ból po zabiegu zawsze jest bezpieczny, czy może skrywać poważny problem? To pytanie warto zadać od razu po wypisie ze szpitala.
Wczesny okres zwykle obejmuje 1-2 tygodni odpoczynku, uniesienia kończyny i unikania obciążania.
Kontrola 10-14 dnia służy ocenie rany, usunięciu szwów i zmianie unieruchomienia na ortezę. Jednak część dolegliwości—ból, obrzęk, tkliwość—jest przejściowa.
W artykule zdefiniujemy, czym są powikłań po zabiegu zszycia i jak rozróżnić objawy, które wymagają pilnej wizyty.
Podamy prosty schemat obserwacji: co monitorować codziennie, co zapisać i kiedy nie czekać do wizyty kontrolnej.
Kluczowe wnioski
- Rozpoznaj różnicę między normalnym gojeniem a alarmującymi symptomami.
- Obserwuj narastający ból i nasilający się obrzęk — to sygnały alarmowe.
- Kontrola 10–14 dnia jest kluczowa dla oceny rany i zmiany unieruchomienia.
- Nie lekceważ objawów z łydki i klatki piersiowej — mogą sugerować zakrzepicę.
- Unieruchomienie i ograniczenie obciążania w pierwszych tygodniach zmniejszają ryzyko komplikacji.
- Artykuł informuje, ale nie zastępuje badania lekarskiego przy „czerwonych flagach”.
Dlaczego po operacji ścięgna Achillesa mogą wystąpić powikłania i od czego zależy ryzyko
Ryzyko wynika z połączenia techniki zabiegu, czasu od urazu i cech pacjenta. Rodzaj nacięcia oraz stan tkanek decydują, czy gojenie przebiegnie bez problemów.
Metoda otwarta daje dobrą widoczność ścięgna achillesa, ale zwiększa prawdopodobieństwo zrostów i zakażenia. Metoda małoinwazyjna (kilka małych nacięć, często z kontrolą USG) ogranicza te ryzyka. Wybór techniki zależy też od czasu od urazu — świeże zerwania częściej leczy się przezskórnie.
Indywidualne czynniki mają dużą wagę. Poziom aktywności przed urazem, masa ciała, choroby przewlekłe i jakość tkanek wpływają na tempo gojenia. Nieleczone czynniki u osób z gorszą kondycją zwiększają szanse problemów.
Praktyczny podział ryzyka: wczesne — rana i zakrzepica; późniejsze — blizna, sztywność, osłabienie łydki i reruptura. Małe ryzyko nie oznacza braku ryzyka, stąd obserwacja i trzymanie się zaleceń dotyczących unieruchomienia i stopniowego obciążania są kluczowe.
Powikłania po operacji ścięgna Achillesa – objawy, które najczęściej niepokoją pacjentów
Pacjenci często zgłaszają długotrwały dyskomfort — warto wiedzieć, co jest normalne, a co wymaga działania.
Najczęstsze sygnały:
- Długi, narastający ból lub ból nieproporcjonalny do zabiegu — obserwuj jego natężenie i momenty występowania.
- Utrzymujący się obrzęk i zaczerwienienie w miejscu rany — szczególnie gdy pojawia się gorączka.
- Jednostronne, nagłe ocieplenie i ból łydki — możliwy objaw zakrzepicy wymagający pilnej oceny.
- Sztywność stawu skokowego oraz osłabienie mięśni łydki — typowe przy unieruchomieniu, ale grożą utratą sprawności bez odpowiedniego leczenia.
- Uczucie ciągnięcia lub ograniczenie ruchu — może wskazywać na zrosty tkanek wokół ścięgna.
Kiedy obserwować: łagodny ból, niewielki obrzęk i stopniowa poprawa w ciągu dni.
Kiedy konsultować natychmiast: nasilony ból, szybki, jednostronny obrzęk z uciepleniem kończyny, wysoka temperatura lub wydzielina z rany. W takich sytuacjach skontaktuj się z lekarzem bez zwłoki.
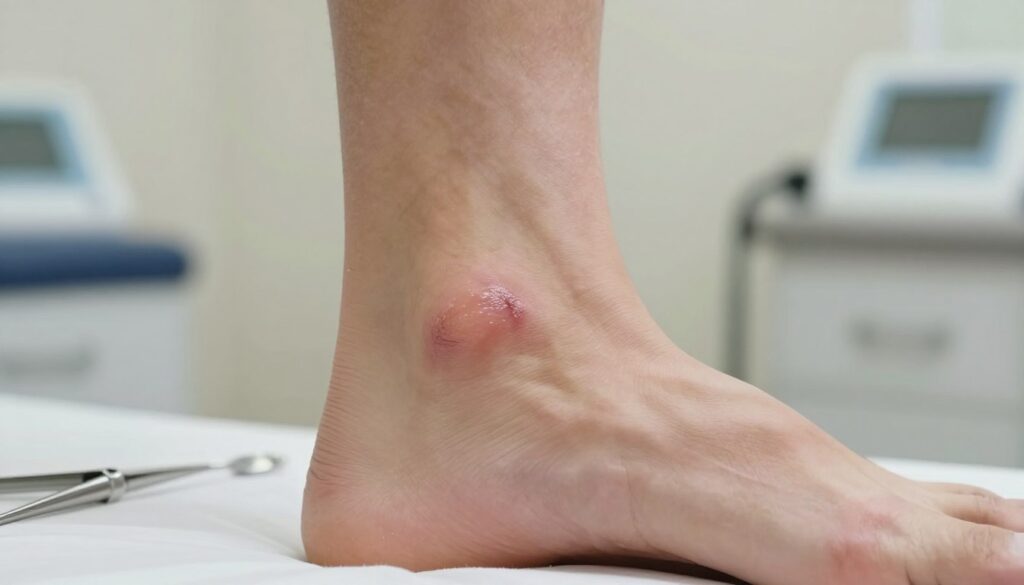
Infekcja rany pooperacyjnej – jak rozpoznać zakażenie miejsca operowanego i jak reagować
Zwróć uwagę na zmiany wokół rany — szybka reakcja często ogranicza zakres dalszej interwencji.
Należy obserwować klasyczne objawy: narastające zaczerwienienie, ucieplenie, ropny lub nieprzyjemny wysięk, nasilający się ból oraz gorączka lub dreszcze. To sygnały, że może być obecne zakażenie.
W okolicy ścięgna ryzyko poważnych konsekwencji jest większe. Mało tkanek miękkich i stałe naprężenia utrudniają gojenie i zwiększają szansę uszkodzenia struktury.
Protokół reakcji: skontaktuj się z placówką lub operatorem, zrób dokumentujące zdjęcie rany i nie odrywaj strupów. Nie stosuj agresywnych preparatów bez zaleceń lekarza.
Nie warto „przeczekać” szybko narastających objawów — opóźnienie wydłuża leczenie i może wymagać dodatkowych zabiegów. Przygotuj do konsultacji informacje: dzień od operacji, rodzaj unieruchomienia, czy rana była sucha oraz obecność objawów ogólnych.
Kiedy pilnie: gwałtowny wysięk, wysoka temperatura lub narastający ból. Kiedy planowo: drobna tkliwość bez progresji.
Zakrzepica po operacji Achillesa – sygnały alarmowe i pilne wskazania do konsultacji
Zmniejszona aktywność mięśni łydki osłabia „pompę” żylną i tym samym może sprzyjać tworzeniu skrzeplin. Po zabiegu i przy unieruchomieniu krew przemieszcza się wolniej, co zwiększa ryzyko zakrzepicy żylnej.
Objawy, których nie wolno ignorować:
- jednostronny obrzęk łydki;
- ból przy dotyku lub przy chodzeniu oraz uczucie rozpierania;
- ocieplenie i zaczerwienienie skóry oraz widoczna asymetria względem drugiej kończyny.
Gdy pojawi się nagła duszność, ból w klatce piersiowej, krwioplucie lub gwałtowne osłabienie, istnieje ryzyko zatorowości płucnej i konieczna jest natychmiastowa pomoc.
Unikaj długiego siedzenia bez ruchu, zadbaj o nawodnienie i przestrzegaj zaleceń dotyczących kilkuminutowych ćwiczeń izometrycznych oraz chodzenia o kulach. Te proste działania zmniejszają ryzyko.
Ważne rozróżnienie: ból w stopie związany z gojeniem rany różni się od bólu łydki z narastającym obrzękiem. Jeśli nie jesteś pewny lokalizacji i charakteru dolegliwości, skonsultuj się z lekarzem.
Problemy z blizną po szyciu Achillesa – ból, nadwrażliwość i bliznowce
Blizna po zszyciu może dawać nie tylko ból, lecz też ograniczać ruch stawu skokowego.
Pacjent samoczęsto oceni zmianę obserwując: kolor, temperaturę, twardość i bolesność przy dotyku. Sprawdź też, czy skóra w okolicy przesuwa się swobodnie przy ruchu.
Nadwrażliwość bierze się z uszkodzenia nerwów skórnych, napięcia tkanek lub zrostów. Czasem dolegliwość ma charakter funkcjonalny — utrudnia pracę ścięgna i pełny zakres ruchu.
Blizna może zahamować ślizg tkanek i ograniczyć biomechanikę kończyny. To wpływa na tempo rehabilitacji i powrót do aktywności.
Co pomaga: terapia manualna, mobilizacja blizny i desensytyzacja prowadzona przez fizjoterapeutę, zawsze po akceptacji lekarza i w odpowiednim etapie gojenia.
Konsultuj w przypadku: narastającego zaczerwienienia i bólu, rozchodzenia się brzegów, guzowatych przerostów, zaburzeń czucia lub trwałego ograniczenia ruchu.
CRPS (zespół Sudecka) po zabiegu – rzadkie, ale poważne powikłanie
Zespół Sudecka to rzadkie schorzenie, które może drastycznie zmienić przebieg gojenia i rehabilitacji. Charakteryzuje się nieproporcjonalnym bólem, obrzękiem oraz zmianami skóry i krążenia.
Jak odróżnić to od typowego bólu? W normalnym okresie po zabiegu ból stopniowo maleje i reaguje na leki oraz odpoczynek. W CRPS dolegliwości narastają, pojawiają się „palące” bóle, nadwrażliwość i zmiany temperatury lub koloru skóry.
Sygnały wymagające pilnej konsultacji:
- bardzo silny ból przy dotyku;
- gwałtowne zmiany skórne i utrzymujący się obrzęk;
- nasilona sztywność i pogorszenie funkcji zamiast poprawy.
Choć wystąpienie jest rzadkie, szybka diagnoza zwiększa szanse na powrót do sprawności. Postępowanie zwykle łączy leczenie medyczne i pracę fizjoterapeutyczną.
Uwaga: forsowanie ćwiczeń bez diagnozy może pogorszyć stan. Skonsultuj się z lekarzem i fizjoterapeutą przed kontynuacją intensywnej rehabilitacja.
| Cecha | Normalne gojenie | CRPS (zespół Sudecka) |
|---|---|---|
| Ból | stopniowo maleje, reaguje na leki | nieproporcjonalny, palący, nasilający się |
| Skóra i krążenie | brak istotnych zmian | zmiany koloru, temperatura, nadwrażliwość |
| Reakcja na rehabilitację | poprawa funkcji | ból przy aktywacji, wymaga modyfikacji terapii |
Ponowne zerwanie ścięgna Achillesa – jak je rozpoznać i co zwiększa ryzyko
Nagłe uczucie „strzału” w łydce oraz natychmiastowa utrata siły to typowe sygnały reruptury. Towarzyszyć im mogą głośny trzask, szybki obrzęk i krwiak.
Checklistę objawów tworzą:
- nagły trzask lub uderzenie w łydkę,
- niemożność stania na palcach i osłabienie wybicia,
- szybko narastający obrzęk i siniak,
- trudność w chodzeniu.
Dlaczego dochodzi do ponownego zerwania? Najczęściej gdy pacjent wraca do aktywności fizycznej zbyt szybko lub pomija etapy rehabilitacji.
Ryzyko zwiększają też mikrourazy, gwałtowne starty, skoki, potknięcia i niekontrolowane zejścia ze schodów.
Co robić: natychmiast przerwij obciążanie, zabezpiecz kończynę i skontaktuj się z ortopedą lub SOR. Nie testuj ścięgna na siłę w domu.
Rozpoznanie opiera się na badaniu klinicznym, teście Thompsona oraz obrazowaniu (USG/MRI). Szybka ocena pozwala podjąć decyzję terapeutyczną i zmniejszyć długoterminowe skutki.
| Objaw | Co wskazuje | Natychmiastowe działanie |
|---|---|---|
| Trzask i nagły ból | Możliwe ponowne zerwanie | Przerwać obciążanie, kontakt z lekarzem |
| Brak możliwości stania na palcach | Utrata ciągłości ścięgna | Zabezpieczyć kończynę, pilna diagnostyka |
| Szybki obrzęk i krwiak | Ostre uszkodzenie | Unieruchomić, zdjęcie USG/MRI |
Jak wygląda bezpieczne postępowanie pooperacyjne w pierwszych tygodniach
Pierwsze dwa tygodnie decydują o kierunku gojenia, więc plan powinien być prosty i konsekwentny.
Zalecenia na 1–2 tygodni: odpoczynek, uniesienie kończyny i pełne odciążenie przy pomocy kul. To ogranicza obrzęk i ból oraz wspiera naprawę tkanek ścięgna.
W 10–14 dni następuje kontrola. Lekarz oceni ranę, często zdjęcie szwów i zamianę opatrunku na ortezę. Po zdjęciu szwów pacjenta kwalifikuje się do rozpoczęcia rehabilitacji.
- Używaj kul zgodnie z zaleceniem — kilka kroków bez nich zwiększa ryzyko.
- Podnoś kończynę kilka razy dziennie, by zmniejszyć obrzęk.
- Nie mocz rany i nie poprawiaj ortezy na własną rękę.
Najczęstsze błędy: wczesne obciążanie, ignorowanie narastającego bólu i samodzielne ingerencje w opatrunek.
| Okres | Cel | Praktyczne wskazówki |
|---|---|---|
| 1–2 tygodnie | kontrola obrzęku i gojenie | odpoczynek, elewacja kończyny, kule |
| 10–14 dzień | ocena rany, decyzja o szwach | zabierz listę pytań do lekarza, zdjęcie dokumentacji |
| po zdjęciu szwów | przygotowanie do rehabilitacji | umów wizytę u fizjoterapeuty, plan ćwiczeń |
Rehabilitacja po operacji Achillesa, która wspiera powrót do pełnej sprawności i ogranicza powikłania
Rehabilitacja rozpoczyna się zwykle po zdjęciu szwów i skupia się na bezpiecznym przywracaniu funkcji. Plan musi być stopniowy i monitorowany przez fizjoterapeutę.
Etapy terapii obejmują okres ochronny z kontrolowanym obciążeniem, potem ćwiczenia mobilizacyjne dla zakresu ruchu oraz ćwiczenia wzmacniające dla mięśni łydki.
Metody pracy poprawiają elastyczność tkanki, zmniejszają ryzyko przykurczów i ograniczają sztywność. Regularne ćwiczenia pomagają kontrolować obrzęk i odbudować tolerancję na obciążenia.
Kamienie milowe przed powrotem do biegania to: siła łydki bliska zdrowej strony, stabilność na jednej nodze i brak reaktywnego obrzęku po wysiłku.
Pacjent sam monitoruje postępy obserwując ból, obrzęk, jakość chodu i symetrię ruchu. Powrót do aktywności sportowej zwykle trwa 6–12 miesięcy — to normalny, realistyczny horyzont.
„Systematyczna rehabilitacja zwiększa szansę na pełną sprawność i minimalizuje ryzyko nawrotu urazu.”
Na co uważać na co dzień, aby zmniejszyć ryzyko powikłań i bezpiecznie wrócić do aktywności
Bezpieczny powrót do aktywności wymaga planu, cierpliwości i uważnej obserwacji sygnałów ciała.
Codzienne zasady: trzymaj się zaleceń dotyczących obciążania, kontroluj obrzęk i unikaj gwałtownych startów czy poślizgnięć w domu. Ustawienie przedmiotów i przerwy na odpoczynek zmniejszają ryzyko urazu.
Śledź reakcję następnego dnia: nawet niewielki ból, sztywność lub narastający obrzęk to sygnał, by zmniejszyć obciążenie i skonsultować się z fizjoterapeutą.
Plan powrotu: marsz → trucht → skoki i zmiany kierunku, tylko według oceny siły i kontroli. U osób wracających po długiej przerwie progres powinien być wolniejszy.
Klucz: konsekwentna rehabilitacja, regularne kontrole i traktowanie pełnej sprawności jako procesu, nie jednorazowego celu.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.