Czy krótkotrwały dyskomfort po zabiegu zawsze oznacza problem? To pytanie nurtuje wiele osób planujących zabieg i warto je jasno rozpoznać.
W praktyce większość dolegliwości po operacji ma charakter przejściowy. Pieczenie, łzawienie czy światłowstręt często wynikają z gojenia powierzchni rogówki, a nie z nieudanego leczenia.
Raporty kliniczne wskazują, że powikłań wymagających interwencji pojawia się u około 1–2% pacjentów. Tymczasem krótkotrwały dyskomfort spotyka znacznie większą liczbę osób.
Co wpływa na tempo powrotu do normalnego życia? Metoda zabiegu, wielkość wady i indywidualna reakcja organizmu mają tutaj kluczowe znaczenie.
W tej sekcji wyjaśnimy: czym różnią się objawy od poważnych powikłań, czego oczekiwać w pierwszych dniach oraz kiedy skontaktować się z lekarzem.
Kluczowe wnioski
- Krótki dyskomfort po zabiegu jest zwykle normalny.
- Poważne powikłania występują rzadko — ok. 1–2% przypadków.
- Tempo poprawy zależy od metody i indywidualnej reakcji organizmu.
- Bezpieczeństwo zwiększa właściwa kwalifikacja i doświadczenie lekarza.
- Ważne jest przestrzeganie zaleceń pooperacyjnych i szybki kontakt przy niepokojących objawach.
Dlaczego po zabiegu pojawia się dyskomfort i jak często występują powikłania
Reakcja tkanek oka po ingerencji wyjaśnia większość odczuć po zabiegu. Pieczenie, łzawienie i nadwrażliwość na światło to typowe symptomy gojenia się rogówki.
Źródła kliniczne wskazują, że ryzyko powikłań jest niskie — około 1–2%. Większość problemów to przejściowe stany, nie trwałe uszkodzenia.
Nowoczesne urządzenia z systemem eye-tracker śledzą mikroruchy oka i zatrzymują pracę w razie nieprawidłowości. To zmniejsza ryzyko oraz zwiększa bezpieczeństwo zabiegu laserowej korekcji.
Klucz do ograniczenia powikłań to rzetelna kwalifikacja. Ocena rogówki, wywiad zdrowotny i dobór metody wpływają na wynik i komfort pacjenta.
- Co obejmuje 1–2%? Zazwyczaj problemy wymagające dodatkowej obserwacji lub krótkotrwałego leczenia.
- Co warto zapytać lekarza: o doświadczenie, stosowane technologie i scenariusze rekonwalescencji.
- Rola pacjenta: stosowanie kropli, higiena i wizyty kontrolne zmniejszają częstość powikłań.
Skutki uboczne laserowej korekcji wzroku: jak je rozpoznać i kiedy zwykle mijają
Pierwsze dni po operacji często przynoszą typowe, łatwe do opisania dolegliwości. Poniżej znajdziesz praktyczną listę objawów i orientacyjny harmonogram gojenia.
- Pieczenie, łzawienie i światłowstręt — zwykle ustępują po kilku dniach.
- Uczucie piasku w oku (uczucie ciała obcego) — to podrażnienie powierzchni oka; nie pocieraj powiek.
- Suchość oka i zmienna ostrość widzenia — krople nawilżające łagodzą objawy.
- Przejściowe przymglenie rogówki i wyleczalne stany zapalne — leczenie kroplami przepisanymi przez lekarza.
Orientacyjny kalendarz:
- 1. doba: najsilniejsze dolegliwości, konieczny odpoczynek i krople.
- Po kilku dniach: wyraźna poprawa ostrości i komfortu.
- W kolejnych tygodniach: stopniowy powrót stabilnego widzenia.
Uwaga: jeśli objawy narastają zamiast ustępować, skontaktuj się z lekarzem mimo że wiele dolegliwości po zabiegu jest typowych.
Zaburzenia widzenia nocnego i efekty świetlne po laserowej korekcji
Po zmroku wielu pacjentów zauważa jasne aureole wokół źródeł światła. Takie zjawisko to często opisane halo lub efekt glare.
Halo to pierścienie lub poświata wokół lamp i reflektorów. Glare to natomiast uciążliwe olśnienie, które utrudnia czytanie znaków lub prowadzenie auta nocą.
Haze objawia się jako ogólne przymglenie obrazu i spadek kontrastu. Może być związane z procesem gojenia rogówki i zwykle mija wraz z adaptacją układu optycznego.
- Efekty świetlne zwykle są przejściowe i związane z gojeniem po zabiegu.
- Unikaj nocnej jazdy w pierwszych tygodniach; planuj trasy i rób przerwy dla oczu.
- Stosuj krople nawilżające i zgłaszaj lekarzowi, kiedy objaw występuje i czy dotyczy obu oczu.
| Objaw | Typowy czas | Kiedy skonsultować |
|---|---|---|
| Halo | Kilka dni–tygodni | Jeśli nasila się lub utrzymuje ponad miesiąc |
| Glare | Kilka dni–kilka tygodni | Gdy uniemożliwia bezpieczne prowadzenie |
| Haze / przymglenie rogówki | Tygodnie | Gdy pogarsza ostrość widzenia lub ból wzrasta |
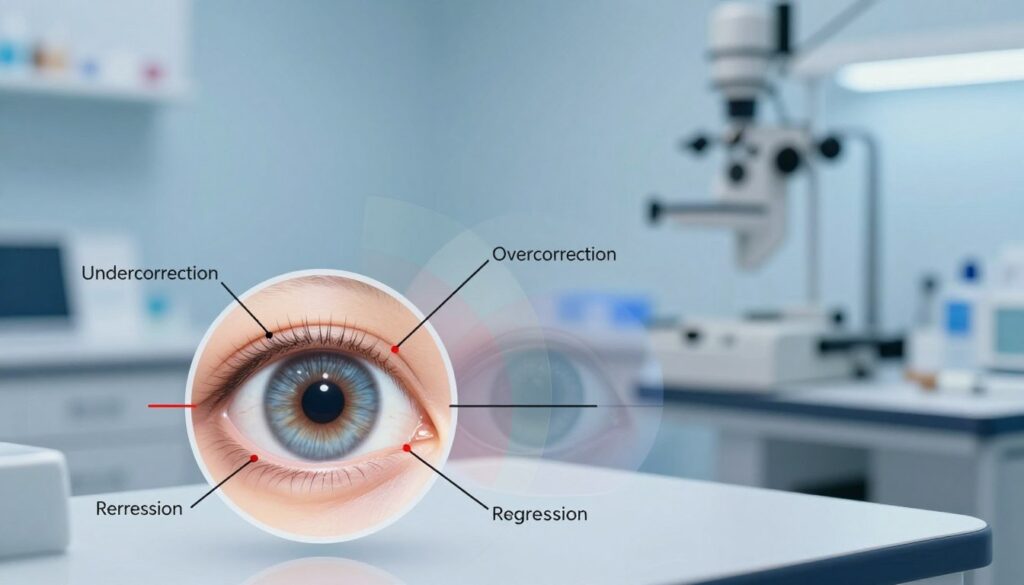
Rzadziej omawiane powikłania refrakcyjne: niedokorekcja, przekorygowanie i regresja wady
Powikłania refrakcyjne dotyczą wyniku optycznego po zabiegu, a nie typowego podrażnienia. Są rzadsze, ale ważne dla satysfakcji pacjentów.
Niedokorekcja to sytuacja, gdy widzenie pozostaje niewystarczające. Objawy to szybkie męczenie, bóle głowy i brak pełnej ostrości. Częściej występuje przy dużych lub niestandardowych wadach, takich jak skomplikowany astygmatyzm.
Przekorygowanie oznacza przesunięcie w kierunku przeciwnym — np. krótkowzroczność zmienia się w dalekowzroczność. Dla pacjenta to problemy z widzeniem zarówno z bliska, jak i z daleka.
Regresja wady to częściowy nawrót krótkowzroczności lub astygmatyzmu. Wymaga obserwacji podczas wizyt kontrolnych, bo wynik stabilizuje się stopniowo wraz z gojeniem rogówki.
Rekorekcja bywa rozważana po około 6 miesiącach, gdy lekarz oceni stabilność parametru. Decyzja zależy od pomiarów i indywidualnej sytuacji pacjenta.
Jak ograniczyć ryzyko regresji:
- przestrzegaj higieny i stosuj krople zgodnie z zaleceniami,
- unikaj czynników drażniących i urazów oka,
- uczestnicz w kontrolach, aż wynik się ustabilizuje.
| Powikłanie | Główne objawy | Typowy czas obserwacji |
|---|---|---|
| Niedokorekcja | Męczenie oczu, brak ostrości, bóle głowy | Natychmiastowe do kilku tygodni |
| Przekorygowanie | Problemy zarówno z bliska, jak i z daleka | Natychmiastowe; wymaga oceny |
| Regresja wady | Stopniowy nawrót krótkowzroczności/astygmatyzmu | Tygodnie–miesiące (stabilizacja do ~6 mies.) |
Jak ograniczyć ryzyko skutków ubocznych po zabiegu laserowej korekcji wzroku
Zmniejszenie ryzyka powikłań zaczyna się jeszcze przed pierwszą konsultacją. Ważny jest szczery wywiad medyczny — ujawnienie chorób i leków wpływa na decyzję o zabiegu.
Kluczowe badania kwalifikacyjne to topografia i tomografia rogówki, OCT rogówki oraz aberrometria. Każde z nich pokazuje inny aspekt anatomiczny i optyczny oka.
Przy planowaniu monowizji wykonuje się test dominacji oka i test cross-blur, by sprawdzić tolerancję. To pozwala zmniejszyć ryzyko niezadowolenia po zabiegu.
Wybór metody ma znaczenie: różne techniki dają inny profil gojenia i dolegliwości. Sprawdź sprzęt kliniki (lasery excimerowe i femtosekundowe) oraz system śledzenia oka.
Zastosowanie zaleceń lekarza po zabiegu realnie obniża ryzyko stanów zapalnych i wydłużonego gojenia. Pacjenci powinni stosować krople, dbać o higienę i chronić oczy przed drażniącymi czynnikami.
- Rozważ alternatywy przy przeciwwskazaniach — np. soczewki fakijne.
- Wybierz doświadczony zespół i jasny plan kontroli pooperacyjnej.
| Element | Cel badania | Wpływ na decyzję |
|---|---|---|
| Topografia i tomografia rogówki | Ocena kształtu i grubości | Wyklucza niestabilne lub cienkie rogówki |
| OCT rogówki | Obraz warstw rogówki | Wykrywa zmiany, które zwiększają ryzyko powikłań |
| Aberrometria / testy dominacji | Analiza aberracji i tolerancji monowizji | Pomaga w doborze metody i minimalizacji dyskomfortu |
Krok po kroku: zalecenia po zabiegu, które przyspieszają gojenie i zmniejszają powikłania
Bezpośrednio po zabiegu warto stosować prosty plan, który wspomoże gojenie i zmniejszy ryzyko komplikacji.
- Pierwsza doba: odpoczynek, ogranicz ekran, nie pocieraj oczu. Stosuj krople zgodnie z zaleceniem lekarza co do schematu i częstotliwości.
- Unikaj nacisku na gałkę oczną — nie zakładaj soczewek korekcyjnych ani soczewek kontaktowe przez zalecany czas.
- Nie obciążaj nadmiernie wzroku; śpij z ochronną osłoną, jeśli to zalecone.
Zakazy i ograniczenia: nie korzystaj z basenu, sauny i morskich kąpieli. Unikaj intensywnego wysiłku w pyłach i wietrze — to chroni przed drobnoustrojami i drażnieniem.
- Myj ręce przed dotykaniem okolicy oka.
- Delikatne mycie twarzy i włosów, bez wciskania powiek.
- Ogranicz przebywanie w klimatyzowanych i zakurzonych pomieszczeniach.
Dla pracy biurowej: przerwy 20-20-20, świadome mruganie, nawilżanie kroplami i ustawienie jasności ekranu, by nie obciążać nadmiernie wzroku.
Obserwuj reakcje swoje organizm: typowe objawy powinny stopniowo słabnąć. Jeśli ból, zaczerwienienie lub pogorszenie widzenia narastają, skontaktuj się z lekarzem. Regularnie umawiaj wizyty kontrolne — to najlepszy sposób, by zapobiec powikłaniom i dostosować leczenie kroplami.
Kiedy objawy po korekcji wymagają pilnego kontaktu z lekarzem
Niektóre objawy po zabiegu wymagają natychmiastowej reakcji — czas ma znaczenie. Jeśli coś budzi niepokój, lepiej skonsultować się od razu z lekarzem.
Czerwone flagi — zgłoś się natychmiast, gdy wystąpi:
- silny ból oka, nieustępujący po lekach przeciwbólowych,
- nagłe pogorszenie widzenia lub nagła utrata ostrości,
- narastające zaczerwienienie i obfita wydzielina wskazująca na możliwe infekcje oka,
- światłowstręt uniemożliwiający normalne funkcjonowanie.
Infekcje po zabiegu, choć rzadkie, mogą szybko uszkodzić rogówki. Przykładem jest owrzodzenie rogówki, które wymaga pilnej konsultacji okulistycznej i natychmiastowego leczenia.
Powiększający się ból lub tępe uczucie rozpierania może sygnalizować wzrost ciśnienia wewnątrzgałkowego. W takim wypadku kontrola u lekarza jest konieczna.
Przy kontakcie przygotuj datę wystąpienia objawów, listę stosowanych kropli i dawkowanie oraz informację, czy problem dotyczy jednego czy obu oczu. Szybka reakcja pacjenta zwiększa szansę na szybkie opanowanie powikłań.
„Lepiej skonsultować podejrzany objaw, niż ryzykować pogorszenie widzenia.”
Uspokojenie: szybki telefon do kliniki to rozsądne działanie, nie panika. W większości przypadków wczesna interwencja pozwala uniknąć trwałych szkód.
Spokojny plan na czas po zabiegu: czego się spodziewać i jak wracać do codziennego życia
Stopniowy powrót do aktywności pomaga zminimalizować dolegliwości i przyspieszyć poprawę widzenia.
Ułóż realistyczny plan: lekkie obowiązki możesz wznowić szybko, a intensywne treningi i sporty kontaktowe odłóż na kilka tygodni po zabiegu. Kontrole i stosowanie kropli wspierają regenerację.
Do pracy przy ekranie wracaj stopniowo: rób przerwy, nawilżaj oczy i ustawiaj niższą jasność. Przed pierwszą nocną jazdą sprawdź ostrość i ewentualne efekty halo/glare.
FAQ w skrócie: okulary mogą być potrzebne tymczasowo. Soczewek używaj tylko według zaleceń lekarza. O ewentualnej korekcji dodatkowej dyskutuj po stabilizacji widzenia.
Cel jest prosty: trwała poprawa jakości życia i wzroku osiągana poprzez dobrą kwalifikację, bezpieczną procedurę i sumienną rekonwalescencję.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.