Czy nagły obrzęk przy pięcie zawsze oznacza poważny uraz?
Ścięgno Achillesa łączy piętę z mięśniami łydki i odpowiada za chodzenie, bieganie oraz wspięcia na palce.
Gdy okolica jest opuchnięta, pojawia się ból, sztywność i tkliwość, a codzienne aktywności stają się trudne.
Wiele osób nazywa to „zapaleniem”, lecz często tłem są przeciążenia, mikrourazy i zmiany degeneracyjne, a nie tylko infekcja.
W tej części wyjaśnimy, czym jest problem, gdzie znajdują się ścięgna achillesa i jakie objawy wymagają szybkiej reakcji.
Podpowiemy też, dlaczego samodzielne leczenie bez diagnozy może zmienić ostry stan w przewlekły i zwiększyć ryzyko poważniejszych uszkodzeń.
Na końcu zapowiemy „czerwone flagi”, które będą sygnałem do natychmiastowego kontaktu z ortopedą.
Kluczowe wnioski
- Opuchlizna przy pięcie wymaga uważnej obserwacji.
- Ścięgna achillesa odpowiadają za chodzenie i skakanie.
- Przyczyny to często przeciążenie i mikrourazy, nie tylko zapalenie.
- Pierwsza pomoc może złagodzić objawy, ale nie zastąpi diagnozy.
- Nasilający się ból lub trudność we wspięciu na palce to sygnał alarmowy.
Jak rozpoznać problem z ścięgnem Achillesa, gdy pojawia się obrzęk i ból
Objawy zwykle zaczynają się od bólu w okolicy pięty i kilka centymetrów powyżej niej. Często towarzyszy temu tkliwość przy ucisku i poranna sztywność.
Obrzęk lokalizuje się najczęściej przy pięcie i zmienia się w ciągu dnia — nasila po obciążeniu i często boli bardziej przy schodach. W tendinopatii poranny ból po wstaniu oraz ból na początku aktywności to typowy wzorzec.
Prosta autoweryfikacja: naciśnij okolice nad piętą — jeśli jest tkliwe i „piekące” podczas wysiłku, to znak. Sprawdź też, czy możesz stanąć na palcach; trudność lub osłabienie wybicia sugeruje poważniejsze przeciążenie.
- Przebieg: na początku ból pojawia się po wysiłku, z czasem może utrudniać chodzenie.
- Różnicowanie: zapalenie ścięgna achillesa częściej daje poranne bóle i przeszywającą tkliwość, a przeciążenie/degeneracja — narastające dolegliwości przy powtarzanych obciążeniach.
- Sygnały alarmowe: nagły, silny ból, utrata siły, trudność w obciążaniu kończyny lub podejrzenie naderwania — wymagana szybka konsultacja.
W przypadku osób aktywnych i mniej aktywnych obraz objawów może być podobny, dlatego obserwacja i szybka reakcja może być kluczowa dla uniknięcia przewlekłych problemów.
Spuchnięte ścięgno Achillesa – najczęstsze przyczyny i czynniki ryzyka obrzęku
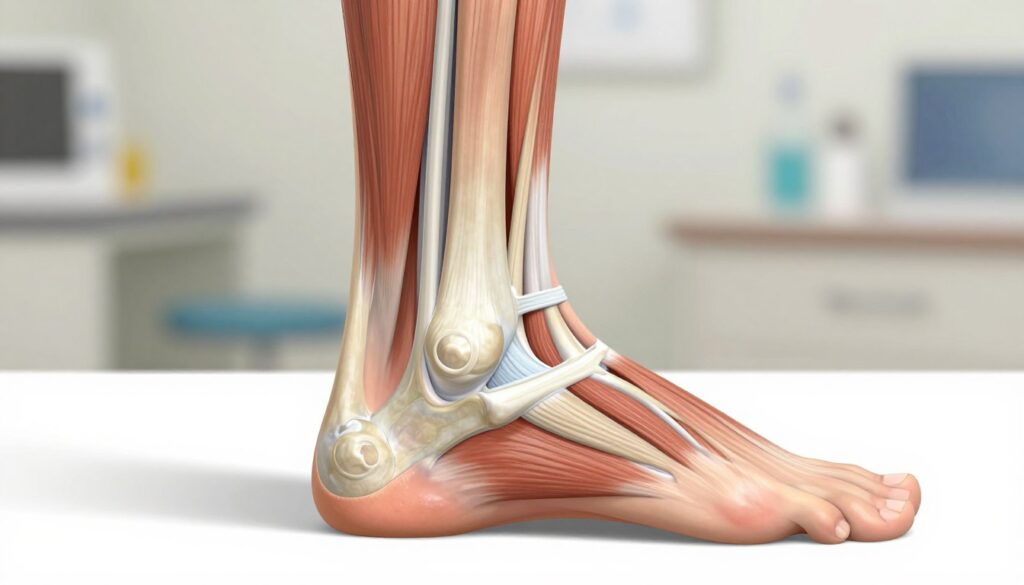
Główne mechanizmy to narastające mikro-uszkodzenia i przeciążenie tkanek. Powtarzane obciążenie podczas biegania lub intensywnych aktywności prowadzi do stanu zapalnego i obrzęku.
Duże znaczenie ma też słabsze ukrwienie w strefie 2–6 cm nad przyczepem przy pięcie. Ta część ścięgna achillesa jest podatna na zmiany degeneracyjne, zwłaszcza po 35. roku życia.
Czynniki ryzyka obejmują zbyt szybkie zwiększanie intensywności treningu, brak rozgrzewki oraz złe ustawienie stopy — pronację, płaskostopie czy koślawość pięty.
Na codzienne problemy wpływają także nieodpowiednie buty (twardy zapiętek, słaba amortyzacja), nagłe powroty do aktywności i nadwaga. Słabe mięśnie łydki oraz ograniczona mobilność stawu skokowego zwiększają ryzyko uszkodzenia.
- Ścieżki powstawania: przeciążenie treningowe, błędy przygotowania, czynniki mechaniczne.
- Praktyka: by zmniejszyć nawroty, usuń przyczyny — popraw obuwie, plan treningowy i ustawienie stopy.
Domowa pierwsza pomoc przy obrzęku ścięgna Achillesa
Gdy pojawia się obrzęk przy pięcie, szybkie reakcje domowe mogą ograniczyć ból i rozwój zmian. Natychmiast przerwij obciążającą aktywność — bieganie, skoki i długie marsze od razu eliminują dalsze mikrourazy.
Chłodzenie w pierwszych 48–72 godzinach zmniejsza stan zapalny. Stosuj okłady 15–20 minut co 2–3 godziny lub co 1,5–2 godziny po 15 minut. Nakładaj przez materiał, aby nie „zamrażać” skóry.
W krótkim okresie leki przeciwbólowe lub maści przeciwzapalne mogą być pomocne. To doraźne wsparcie, nie zastępuje diagnostyki ani długotrwałego leczenia.
- Krok 1: odciążenie stopy i unikanie aktywności.
- Krok 2: regularne chłodzenie według schematu.
- Krok 3: rozważ wkładki lub podpiętki dla zmniejszenia obciążenia ścięgien.
- Krok 4: nie rozciągaj agresywnie i nie „rozchodź” bólu.
- Krok 5: obserwuj obrzęk, tkliwość i tolerancję obciążenia.
Domowe działania mają zminimalizować stan zapalny i ból, ale jeśli dolegliwości nie ustępują lub nasilają się, konieczna jest konsultacja specjalistyczna w celu właściwego leczenia i odnalezienia przyczyny przeciążenia.
Kiedy zgłosić się do ortopedy i jak wygląda diagnostyka (USG, badanie obrazowe)
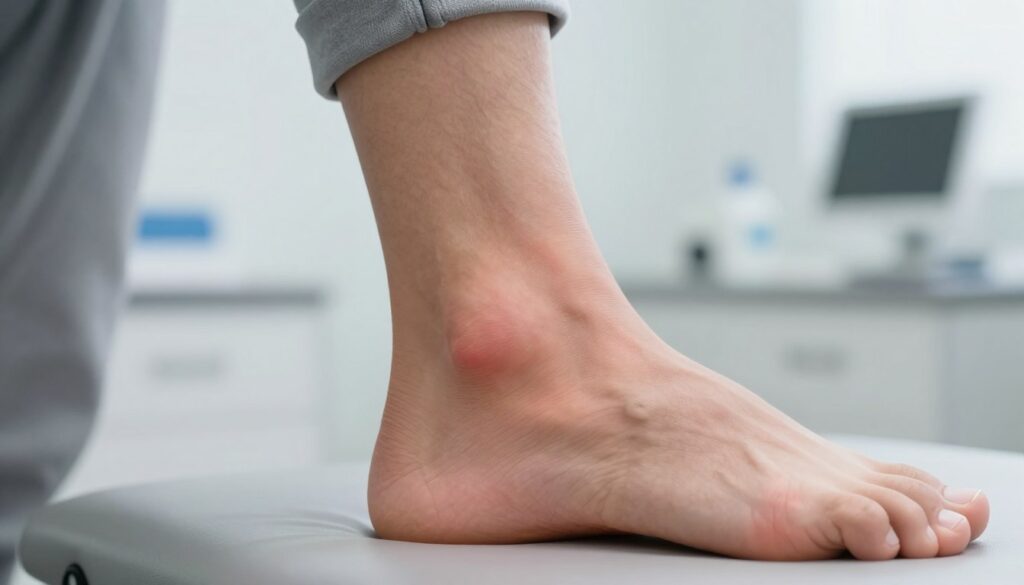
Warto umówić się do ortopedy, gdy ból narasta mimo odpoczynku lub gdy obrzęk i tkliwość utrzymują się kilka dni.
Pilne zgłoszenie jest konieczne przy nagłym, ostrym bólu, uczuciu „strzału”, trudnościach z obciążeniem stopy lub znacznym spadku siły wybicia.
USG to kluczowe badanie w ocenie ścięgno achillesa. Pozwala ocenić pogrubienie, zmiany struktury oraz ogniska przeciążenia w sąsiednich tkankach.
Rezonans rozważa się, gdy obraz jest niejednoznaczny lub przed planowaną terapią falą uderzeniową. Wynik obrazowy często bywa wymagany do decyzji terapeutycznej.
- Gdy ból narasta mimo odciążenia — umów wizytę.
- Utrzymujący się obrzęk lub pogarszający się chód — konsultacja konieczna.
- Podejrzenie naderwania — szybka diagnostyka i leczenie.
Przygotuj krótką historię: od kiedy trwają dolegliwości, co nasila ból, zmiany w treningu lub obuwiu oraz występowanie bólu porannego.
Celem diagnostyki jest odróżnienie zapalenie ścięgna achillesa i przeciążenia od istotnych uszkodzenia tkanek. Wczesna diagnoza ogranicza ryzyko przewlekłego stanu i poważniejszych urazów.
Leczenie i rehabilitacja: jak krok po kroku zmniejszyć ból i odbudować ścięgno Achillesa
Proces powrotu do pełnej aktywności opiera się na sekwencji uspokojenia, przebudowy i wzmocnienia. Najpierw kontrolujemy ból i zmniejszamy obciążenie.
Etap 1 (ostry): odciążenie, modyfikacja aktywności i doraźne wsparcie przeciwbólowe. Plan powrotu powinien być stopniowy i bez „przeskakiwania etapów”.
Etap 2 (wczesna rehabilitacja): bezpieczny start to ćwiczenia izometryczne, które stabilizują mięśnie bez nadmiernego rozciągania tkanek.
Etap 3 (rdzeń terapii): trening ekscentryczny mięśni łydki — kluczowy element odbudowy. Zalecane widełki: 40–50 powtórzeń przy braku nasilenia bólu.
Etap 4 (siła i sprężystość): ćwiczenia wzmacniające, rozciąganie (10 × 30 s) i przygotowanie do dynamicznych obciążeń.
Terapia manualna i autoterapia (masaże poprzeczne 15–20 min) przyspieszają tolerancję obciążenia.
W przewlekłych przypadkach rozważa się terapię falą uderzeniową. Zabieg stymuluje ukrwienie i produkcję kolagenu; często wymagane jest USG lub MRI przed decyzją.
| Etap | Główne działania | Przykładowe parametry |
|---|---|---|
| Ostry | Odciążenie, leki doraźne, chłodzenie | – |
| Wczesna rehabilitacja | Ćwiczenia izometryczne, kontrola objawów | Krótki czas trwania, niska intensywność |
| Rdzeń terapii | Trening ekscentryczny łydki | 40–50 powtórzeń bez bólu |
| Siła i sprężystość | Wzmacnianie, rozciąganie, trening dynamiczny | Rozciąganie 10×30 s; masaż 15–20 min |
Ramy czasowe: rehabilitacja zwykle trwa około 12 tygodni, zależnie od stopnia uszkodzenia i reakcji na terapię. Fizykoterapia (ultradźwięki, laser, jonoforeza) to dodatki, nie zastępstwo dla ćwiczeń.
Powrót do aktywności bez nawrotów: jak chronić ścięgno Achillesa na co dzień
Bezpieczny powrót do treningu wymaga planu, który chroni ścięgna przed nawrotem problemów.
Wracaj stopniowo: zmniejsz intensywność i czas aktywności, potem zwiększaj objętość krok po kroku. Obserwuj obciążenie i sygnały — poranny ból, wzrost tkliwości lub obrzęk mogą być ostrzeżeniem.
Stosuj profilaktykę mechaniczną: odpowiednie buty z amortyzacją, stabilizacja pięty i wkładki przy pronacji. Regularne ćwiczenia wzmacniające łydki i mobilność stóp zmniejszają ryzyko nawrotu.
Rehabilitacja powinna przejść w utrzymanie — krótkie sesje wzmacniające jako rutyna. Osoby po 35. r.ż., z nadwagą lub po dłuższej przerwie mają większe ryzyka i powinny skonsultować się, gdy dolegliwości wracają lub nasilają się.

Zdrowie traktuję jako temat, w którym warto mieć porządek i sprawdzone informacje. Interesuje mnie profilaktyka, diagnostyka i to, jak podejmować rozsądne decyzje bez paniki i chaosu. Lubię tłumaczyć rzeczy prosto, bo medyczne pojęcia nie muszą brzmieć jak obcy język. Stawiam na odpowiedzialność, spokój i praktyczne podejście do codziennych nawyków.
